Полезные материалы
Памятки по профилактике заболеваний и обеспечению безопасности детей и взрослых, подготовленные главными внештатными специалистами Минздрава России
Памятки по профилактике заболеваний и обеспечению безопасности детей и взрослых, подготовленные главными внештатными специалистами Минздрава России, по следующим разделам: «Анафилактическая реакция», «Инородное тело в дыхательных путях», «Наружное кровотечение», «Остановка дыхания и кровообращения», «Отравление», «Отравление через дыхательные пути», «Перегревание и ожоги», «Переохлаждение и отморожение», «Потеря сознания», «Судороги», «Травмы», «Укусы», «Утопление», «Непрерывный мониторинг глюкозы у пациентов с сахарным диабетом I типа», «Непрерывный мониторинг глюкозы у пациентов с сахарным диабетом I типа на экзамене», «Профилактика острой респираторной вирусной инфекции, в том числе новой коронавирусной инфекции (COVID-19)» и «Травматизм»
Методические рекомендации по профилактическому консультированию пациентов 65 лет и старше
Методические рекомендации по профилактическому консультированию пациентов 65 лет и старше, утвержденные 18.06.2025 главным внештатным специалистом по терапии и общей врачебной практике Минздрава России О.М. Драпкиной, главным внештатным специалистом гериатром Минздрава России О.Н. Ткачевой и главным внештатным специалистом по медицинской профилактике Минздрава России для использования при организации оказания медицинской помощи взрослому населению
Методические рекомендации "Выявление и ведение пациентов со старческой астенией и другими гериатрическими синдромами в условиях фельдшерско-акушерских пунктов"
Методические рекомендации "Выявление и ведение пациентов со старческой астенией и другими гериатрическими синдромами в условиях фельдшерско-акушерских пунктов", утвержденные 18.06.2025 главным внештатным специалистом по терапии и общей врачебной практике Минздрава России О.М. Драпкиной, главным внештатным специалистом гериатром Минздрава России О.Н. Ткачевой и главным внештатным специалистом по медицинской профилактике Минздрава России для использования при организации оказания медицинской помощи взрослому населению
Методические рекомендации по выявлению и ведению старческой астении и других гериатрических синдромов у пациентов пожилого и старческого возраста при оказании первичной медико-санитарной помощи
Методические рекомендации по выявлению и ведению старческой астении и других гериатрических синдромов у пациентов пожилого и старческого возраста при оказании первичной медико-санитарной помощи», утвержденные 28.05.2025 главным внештатным специалистом по терапии и общей врачебной практике Минздрава России О.М. Драпкиной и главным внештатным специалистом гериатром Минздрава России О.Н. Ткачевой для использования при организации оказания медицинской помощи пациентам пожилого и старческого возраста.
Информация о беременности согласно письма МЗ РФ от 20.12.2022 № 15-4/4009
Прегравидарная подготовка — это комплекс диагностических и лечебно-профилактических мероприятий, направленных на подготовку пары к успешному зачатию, нормальному течению беременности и рождению здорового ребёнка. Она также включает оценку всех имеющихся факторов риска (медицинских, социально-экономических, культурных и т.д.) и устранение/уменьшение их влияния. Перечень мероприятий достаточно широк, тем не менее его желательно выполнить, чтобы максимально предупредить возможные осложнения беременности. Длительность прегравидарной подготовки не регламентирована, сроки (как и сами этапы) устанавливают индивидуально. Часть мероприятий необходимы всем парам, готовящимся к беременности:
модификация образа жизни, нормализация режима сон–бодрствование;
отказ от вредных привычек (курение, употребление алкоголя, наркотических веществ);
сбалансированное питание (достаточное, но не избыточное количество белков, жиров и углеводов;
ежедневное включение в рацион овощей и фруктов в умеренном количестве); устранение или снижение влияния стрессовых факторов;
регулярная физическая активность; для людей с нормальным индексом массы тела (18,5–24,9 кг/м2) общая продолжительность аэробных упражнений умеренной интенсивности должна быть не менее 150 мин/нед, высокой — не менее 75 мин/нед.
Беременность
– это физиологический процесс,
происходящий в организме женщины и
заканчивающийся рождением ребенка.
Первым и самым важным пунктом в начале беременности является консультация врача акушера-гинеколога, во время которой подтверждается факт беременности и определяется ее срок, проводится общий и гинекологический осмотр, также составляется план дальнейших обследований, осмотров, и даются рекомендации по образу жизни, питанию, назначаются необходимые витамины и лекарственные препараты (при необходимости).
Оптимальным является планирование беременности, когда на прегравидарном этапе (до беременности) есть возможность провести полное обследование и лечение выявленных заболеваний при необходимости, плановую вакцинацию, начать соблюдать здоровый образ жизни и принимать фолиевую кислоту с целью максимального повышения вероятности рождения здорового ребенка.
В среднем, кратность посещения врача акушера-гинеколога во время беременности при отсутствии патологии беременности составляет от 5 до 7 раз. Оптимальным временем первого визита к врачу является 1-й триместр беременности (до 10 недель).
Вы должны четко соблюдать все рекомендации врача, своевременно проходить плановое обследование, соблюдать рекомендации по правильному образу жизни во время беременности, а именно:
избегать работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время и работы, вызывающей усталость,
избегать физических упражнений, которые могут привести к травме живота, падениям, стрессу: занятий контактными видами спорта, различных видов борьбы, видов спорта с ракеткой и мячом, подводного погружения,
быть достаточно физически активной, ходить, делать физическую зарядку для беременных в течение 20-30 минут в день (при отсутствии жалоб и противопоказаний),
при путешествии в самолете, особенно на дальние расстояния, одевать компрессионный трикотаж на время всего полета, ходить по салону, получать обильное питье, исключить алкоголь и кофеин,
при путешествии в автомобиле использовать специальный трехточечный ремень безопасности,
сообщить врачу о планируемой поездке в тропические страны для проведения своевременной вакцинации,
правильно и регулярно питаться: потреблять пищу достаточной калорийности с оптимальным содержанием белка, витаминов и минеральных веществ, с обязательным включением в рацион овощей, мяса, рыбы, бобовых, орехов, фруктов и продуктов из цельного зерна,
избегать использования пластиковых бутылок и посуды, особенно при термической обработке в ней пищи и жидкости, из-за содержащегося в ней токсиканта бисфенола A,
ограничить потребление рыбы, богатой метилртутью (например, тунец, акула, рыба-меч, макрель),
снизить потребление пищи, богатой витамином A (говяжей, куриной утиной печени и продуктов из нее),
ограничить потребление кофеина менее 300 мг/сутки (1,5 чашки эспрессо по 200 мл или 2 чашки капучино/латте/американо по 250 мл, или 3 чашки растворимого кофе по 250 мл),
избегать употребления в пищу непастеризованное молоко, созревшие мягкие сыры, паштеты, плохо термически обработанную пищу,
если Вы курите, постараться бросить курить или снизить число выкуриваемых в день сигарет,
избегать приема алкоголя во время беременности, особенно в первые 3 месяца.
Немаловажным для беременной женщины является ее эмоциональный фон. На всем протяжении беременности Вам нужно избегать стрессовых ситуаций и эмоциональных переживаний.
Половые контакты во время беременности не запрещены при Вашем нормальном самочувствии. В случае болей, дискомфорта, появлении кровяных выделений при половых контактах, а также при появлении зуда, жжения во влагалище и белей необходимо прекратить половые контакты и обратиться к врачу.
Также Вы должны обратиться к врачу при появлении следующих жалоб: - рвота > 5 раз в сутки,
потеря массы тела > 3 кг за 1-1,5 недели,
повышение артериального давления > 120/80 мм рт. ст.,
проблемы со зрением, такие как размытие или мигание перед глазами,
сильная головная боль,
боль внизу живота любого характера (ноющая, схваткообразная, колющая и др.),
эпигастральная боль (в области желудка),
отек лица, рук или ног,
появление кровянистых или обильных жидких выделений из половых путей,
лихорадка более 37,5,
отсутствие или изменение шевелений плода на протяжении более 12 часов (после 20 недель беременности).
Если у Вас резус-отрицательная кровь, то Вашему мужу желательно сдать анализ на определение резус-фактора. При резус-отрицательной принадлежности крови мужа Ваши дальнейшие исследования на выявления антирезусных антител и введение антирезусного иммуноглобулина не потребуются.
Начиная со второй половины беременности, Вам рекомендуется посещать курсы для будущих родителей, где Вам будут даны ответы на возникающие во время беременности вопросы.
Нормальная беременность
Нормальная беременность – одноплодная беременность плодом без генетической патологии или пороков развития, длящаяся 37-41 недель, протекающая без акушерских и перинатальных осложнений.
Нормальная беременность диагностируется при визуализации в полости матки одного эмбриона/плода с наличием сердцебиения без пороков развития при ультразвуковом исследовании.
Жалобы, характерные для нормальной беременности:
Тошнота и рвота наблюдаются у каждой 3-й беременной женщины. В 90% случаев тошнота и рвота беременных являются физиологическим признаком, в 10% – осложнением беременности. При нормальной беременности рвота бывает не чаще 2-3-х раз в сутки, чаще натощак, и не нарушает общего состояния беременной. В большинстве случаев тошнота и рвота исчезают к 16-20 неделям беременности.
Масталгия (боли в молочных железах) является нормальным симптомом во время беременности, наблюдается у большинства женщин в 1-м триместре беременности и связана с отечностью и нагрубанием молочных желез вследствие гормональных изменений.
Боль внизу живота во время беременности может быть нормальным явлением как, например, при натяжении связочного аппарата матки во время ее роста (ноющие боли или внезапная колющая боль внизу живота) или при тренировочных схватках Брекстона-Хиггса после 20-й недели беременности (тянущие боли внизу живота, сопровождающиеся тонусом матки, длящиеся до минуты, не имеющие регулярного характера).
Изжога во время беременности наблюдается в 20-80% случаев. Чаще она развивается в 3-м триместре беременности. Изжога возникает вследствие расслабления нижнего пищеводного сфинктера, снижения внутрипищеводного давления, и одновременном повышении внутрибрюшного и внутрижелудочного давления, что приводит к повторяющемуся забросу желудочного и/или содержимого 12-типерстной кишки в пищевод.
Запоры – наиболее распространенная ситуация при беременности, возникает у 30-40% беременных. Запоры связаны с нарушением продвижения пищевой массы по толстой кишке и характеризуются частотой стула менее 3-х раз в неделю.
Примерно 8-10% женщин заболевают геморроем во время каждой беременности. Причинами развития геморроя во время беременности могут быть: давление на стенки кишки со стороны матки, застой в венозной системе, повышение внутрибрюшного давления, врожденная или приобретенная слабость соединительной ткани, изменения в иннервации прямой кишки.
Варикозная болезнь развивается у 30% беременных женщин. Причиной развития варикозной болезни во время беременности является повышение венозного давления в нижних конечностях и расслабляющее влияние на сосудистую стенку вен гормонов беременности (прогестерона, релаксина) и других биологически активных веществ.
Влагалищные выделения без зуда, болезненности, неприятного запаха или нарушений мочеиспускания - являются нормальным симптомом во время беременности и наблюдаются у большинства женщин.
Боль в спине во время беременности встречается с частотой от 36 до 61%. Среди женщин с болью в спине у половины боль впервые возникает на 5-7-м месяце беременности. Самой частой причиной возникновения боли в спине во время беременности является увеличение нагрузки на спину в связи с увеличением живота и смещением центра тяжести, и снижение тонуса мышц под влиянием гормона беременности - релаксина.
Боли в лобке во время беременности возникает редко, и, как правило, на поздних сроках беременности.
Вакцинация беременных от гриппа
Вопрос, нужна ли прививка от гриппа при беременности, волнует будущих мам. Вирусные инфекции чреваты опасными последствиями для самой будущей мамы и ее ребенка. Преимущества вакцинирования беременных женщин:
снижается вероятность инфицирования самой матери, а, значит, предостерегает ее от последствий этого инфекционного недомогания, особенно при наличии у нее астмы, повышенного сахара в крови, проблемы сердечного, почечного, печеночного направлений, заболеваний нервной системы;
совершенная безвредность противогриппозных вакцин, поддающихся перед использованием проверкам, поэтому их опасность для будущей мамы и ее ребенка — маловероятна;
сам процесс вакцинации, характеризующийся образованием антител в организме, способствует проникновению их к будущему ребенку сквозь плаценту, от чего у того формируется специфический иммунитет к этому вирусу, что сохраняется еще на протяжении полугода после рождения.
Внимание: вакцинация не дает полной гарантии, что беременная не заразиться гриппом!
Противопоказания к вакцинации от гриппа:
аллергическая реакция на яичный белок;
беременность в первом триместре;
персональное невосприятие вакцинирующего препарата;
повышенная температура.
Побочные эффекты после вакцинации от гриппа:
припухлость, некоторая болезненность или гиперемия кожи в месте, где была введена вакцина;
тошнота и головная боль;
В самых редких случаях: болезненные ощущения в мышцах, лихорадка и ломота,
Антигриппозная вакцинация может иметь осложнения в виде:
аллергической реакции разной степени;
снижения давления, сбоев в работе сердца;
возникновения у родившегося ребенка в будущем различных проявлений аллергического характера.
Избежать всего этого можно, соблюдая все правила вакцинации и подготовки к ней. А лучше вакцинироваться еще при планировании беременности. Тогда возможные риски вообще будут исключены. Какая из противогриппозных вакцин подойдет лучше, женщине следует согласовать со своим лечащим доктором.
Но независимо от того, будет сделана прививка или нет, беременным важно помнить о профилактических мерах, которых надо придерживаться во время эпидемии гриппа:
питаться правильно и сбалансировано;
не посещать мест с большим скоплением людей;
не пренебрегать закаливающими процедурами;
всеми силами и способами стараться повысить иммунитет.
Физиология беременности и внутриутробное развитие плода
Первый триместр беременности – это период с первого дня последней менструации до тринадцатой недели (акушерский срок). В это время происходит закладка жизненно важных органов плода, поэтому женщина должна очень внимательно относиться к своему здоровью и самочувствию.
С момента зачатия
женский организм начинает серьезно
перестраиваться. В первую очередь
изменяется гормональный фон, что влечет
за собой появление определенных
симптомов. Обычно беременные женщины
замечают:
болезненность молочных желез;
частые запоры;
снижение работоспособности;
необычные светлые выделения из половых путей;
учащенное мочеиспускание;
тошноту;
изжогу;
перепады настроения.
Все эти явления считаются вариантами нормы в первом триместре. Они связаны с быстрым развитием эмбриона и адаптацией организма будущей мамы к происходящим изменениям. К концу триместра эти симптомы полностью проходят или становятся менее ощутимыми.
Снизить риски для будущего ребенка можно, планируя беременность заранее и соблюдая особую осторожность с момента предполагаемого зачатия. Чтобы эмбрион формировался правильно, с первого дня беременности желательно принимать качественный витаминный комплекс.
Основные изменения, происходящие с эмбрионом в первом триместре беременности:
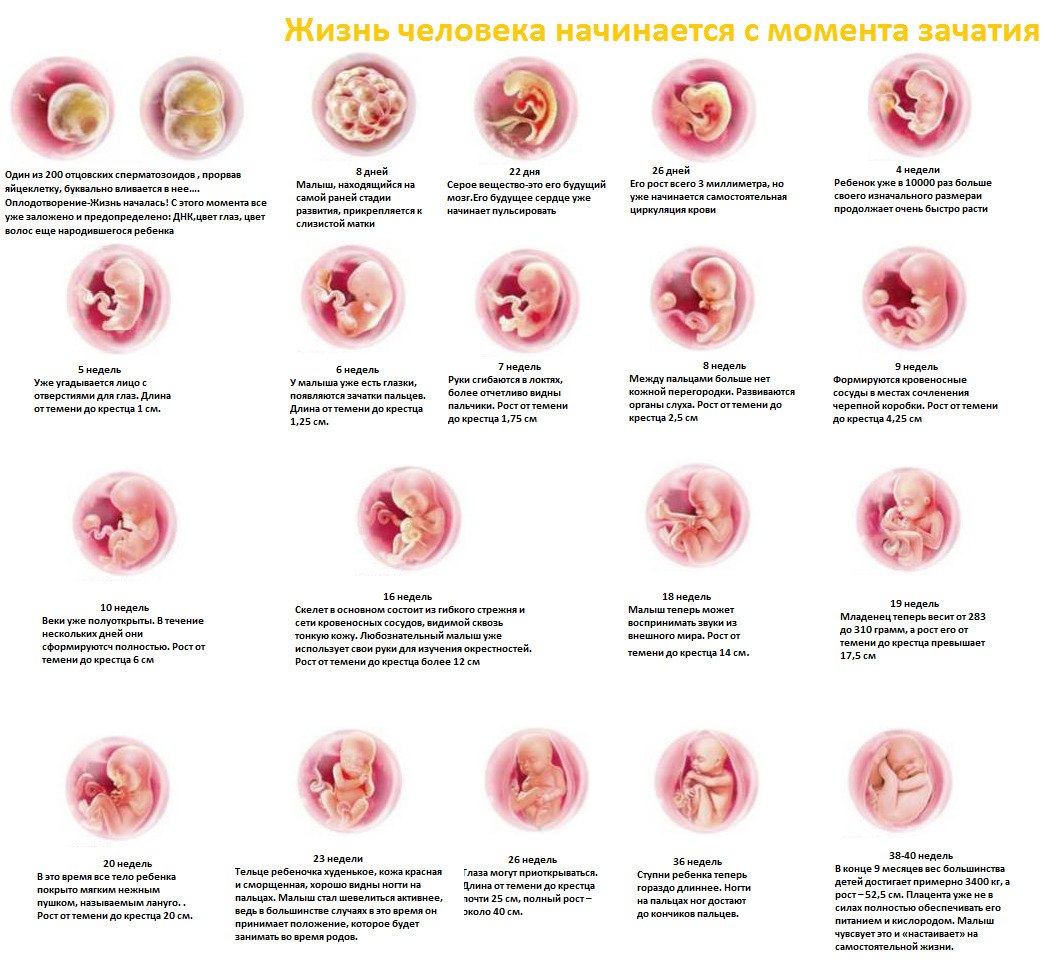
5-я неделя.
Закладывается нервная и сердечно-сосудистая
системы. Для профилактики нарушений в
формировании нервной трубки необходимо
принимать витамин фолиевую кислоту.
6-я неделя. У малыша
есть голова и хорда, оформляется головной
и спинной мозг. Начинается циркуляция
крови по крошечному организму. Эти
процессы не могут нормально протекать
при недостатке железа. Получить его в
нужном количестве из продуктов непросто,
поэтому беременным часто назначают
железосодержащие препараты. Также у
малыша уже намечены места, в которых
будут располагаться уши, глаза.
7-я неделя. Формируется пуповина. Поступление питательных веществ и кислорода, а также выведение продуктов обмена существенно ускоряется.
8-я неделя. Четко оформлена голова, различимы черты лица. Образуется костная и хрящевая ткань, но чтобы они стали более плотными, нужен кальций. В глазах начинает образовываться сетчатка. Для ее развития необходимы омега-3, калий, витамины А, В1, В2, В12, В6, С. Есть у плода уже и внешние половые органы.
9-я неделя. Только на этом этапе подходит к концу формирование плаценты. Это значит, что теперь малыш лучше защищен от неблагоприятных внешних факторов. Опасные соединения, циркулирующие в организме матери, к нему практически не попадают. Сердце становится четырехкамерным. На глазах есть веки.
10-я неделя. Начинает работать мочеполовая система, почки эмбриона выделяют мочу. В половых органах образуются половые клетки.
11-я неделя. Основные органы малыша уже сформированы! Некоторые из них начали работать, некоторые продолжат развиваться и начнут функционировать только после рождения. Революционных перестроек в организме плода уже не будет. Теперь ему нужно активно расти.
12-я неделя. Плод совершает глотательные движения. Его мозг разделен на мозжечок и два полушария. По анализу крови можно определить группу и резус-фактор.
Организм будущего ребенка меняется невероятно быстро. Именно поэтому первый триместр – это сложный и критический этап в развитии плода. Во время него закладываются внутренние органы, группы клеток и тканей. Нарушить эти важные процессы могут:
дефицит витаминов и микроэлементов в организме женщины;
лекарства, противопоказанные беременным;
радиационное излучение;
инфекционные, вирусные и бактериальные заболевания.
Развитие плода во втором триместре беременности
Четвертый месяц
беременности
К началу месяца все органы малыша уже сформированы. Длина плода составляет около 5–7 см, а масса — около 20–40 граммов.
К 14-й неделе он совершает движения ручками, к 16-й — и ножками. К концу месяца малыш заметно подрастает. Его рост увеличивается примерно до 10 см, а масса — до 80–140 граммов.
В организме ребенка происходит развитие зубов, потовых, слюнных желез. Печень начинает вырабатывать желчь, а поджелудочная железа — инсулин.
Пятый месяц беременности
Плод активно двигается, изучая окружающее пространство. На УЗИ можно увидеть, как малыш сосет пальчики.
На сроке 5 месяцев беременности кишечник плода сформирован и может всасывать отдельные питательные вещества. В нем происходит накопление мекония.
Это период наиболее бурного роста плода. К концу месяца масса малыша составляет около 200–300 граммов, длина — 14–17 см.
На голове появляются временные волосы — лануго, формируются ресницы.
Плод начинает «фазно» спать и двигаться, но предпочитает спать.
Шестой месяц беременности
Продолжается период наиболее интенсивного роста плода, который будет длиться в течение всего 3 триместра.
В начале месяца масса малыша составляет около 450 граммов, а к концу месяца может достигать уже 800 граммов.
Орган слуха способен воспринимать звуки из внешней среды.
6-й месяц беременности характеризуется формированием системы сурфактанта и созреванием легких малыша.
На пальчиках растут ногти.
Как развивается
плод в третьем триместре беременности:
Третий триместр гестации является финишным и самым трепетным этапом беременности. Еще немного — и мама встретится с долгожданным ребенком.
Третий триместр беременности длится с 27 по 40 недели. В это время плод уже не меняется так сильно, как в первом и втором триместрах. Формирование органов скелета почти закончено, плод набирает вес и быстро растет.
27-28 неделя - в этот период вес плода составляет 1 кг, а размер — 37 см. Активно развивается головной мозг: в нем появляются вторичные борозды, образующие извилины. За счет этого увеличивается площадь больших полушарий головного мозга и объем серого вещества, которое отвечает за зрение, слух, память, активность мышц и конечностей. Наблюдается развитие нервной системы: ежедневно образуются тысячи новых нейронов — клеток, отвечающие за хранение, обработку и передачу информации. Заканчивается формирование дыхательной системы. Плод выполняет тренировочные движения легкими, которые являются подготовкой к дыханию вне утробы матери.
29-30 неделя - будущий ребенок активно набирает вес. Завершается развитие скелета. Утолщается слой жировой ткани, которая обеспечивает теплоизоляцию тела. Хорошо развита перистальтика кишечника, отвечающая за передвижение пищи по желудочно-кишечному тракту.
Уменьшается количество первородной смазки, обладающей антибактериальными свойствами. Кожа уплотняется и приобретает розовый оттенок: до этого она была тонкой и ярко-красной.
31-32 неделя - активность будущего малыша становится ниже: он сильно вырос и занимает практически всю полость матки. Совершенствуется иммунная система. Начинают вырабатывать иммуноглобули́ны A — антитела, которые препятствуют проникновению инфекционных агентов в организм. К концу 32 недели вес будущего малыша составляет 1800 г, а размер — 42 см.
33-34 неделя - легкие плода практически готовы к полноценному дыханию. Они вырабатывают достаточно сурфактанта — вещества, выстилающего легочные альвеолы изнутри. Укрепляется сердечно-сосудистая система. Почки готовы выполнять свою функцию.
35-36 неделя - плод весит около 2,5 кг, а его размер составляет 48 см. Полностью сформирована дыхательная система. Многие элементы костной ткани еще мягкие — это необходимо для безопасных и успешных родов. Надпочечники начинают контролировать водно-солевой обмен. Значительно увеличился объем жировой ткани: в случае рождения малыш сможет себя согреть.
37-38 неделя - на этом сроке из шейки матки женщины может выйти слизистая пробка, которая всю беременность выполняла защитную функцию. У плода увеличивается объем хрящевой ткани. Заканчивается формирование нервных волокон. Будущий малыш продолжает расти и набирать вес.
39-40 неделя - Исчезает лануго — первичный волосяной покров, который необходим для задержки на коже первородной смазки. Ребенок готов родиться в любой момент: все органы и системы сформированы.
Третий триместр — последний и ответственный этап беременности, когда заканчивается внутриутробное развитие будущего малыша и женский организм подготавливается к предстоящим родам. Чтобы пройти этот период успешно, важно поддерживать психологический комфорт, вести здоровый образ жизни и вовремя посещать специалиста.
Подготовка к родам
Психологическая готовность к родам.
Чувство беспокойства и страха во время беременности, особенно на поздних ее сроках, встречается довольно часто. Это абсолютно нормальное явление, характерное для многих будущих мам, а в особенности для тех, кто проходит через это впервые. Несмотря на свою естественность, роды – достаточно сложный и ответственный процесс. Для того, чтобы он прошел максимально безопасно для мамы и ребенка, каждой женщине необходимо знать, как правильно подготовиться к родам. Подготовка к родам включает в себя несколько аспектов, одинаково важных, как для благополучного течения беременности, так и для предстоящих родов. Женщина должна четко понимать, что происходит на каждом этапе, как на это правильно реагировать, а также какими могут быть последствия тех или иных реакций. Поэтому и мама и малыш должны быть готовы к родам – не только физически, но и психологически.
Как правило, особенно сложной для женщины является первая беременность. Готовясь стать мамой впервые, женщина сталкивается с психологическим дискомфортом. Вот лишь несколько его проявлений:
- эмоциональная неустойчивость. Она обусловлена прежде всего частой сменой гормонального фона.
- переоценка ценностей. Беременность – это череда глобальных физических изменений, однако они более очевидны и понятны, чем глубокие психологические процессы, которые связаны с новым статусом и предстоящей ответственностью материнства.
- страх и неуверенность. Часто в преддверии родов женщины сталкиваются с множеством различных страхов и фобий: некоторые боятся боли при родах, с которой не смогут справиться, и тогда ситуация выйдет из под контроля, опасаются некомпетентности врачей, неосведомленности нюансов по уходу за ребенком в первые дни и т.д.
Иногда тревоги могут быть обоснованными, а в некоторых случаях – это лишь «заимствованные» фобии или излишняя мнительность. Для того, чтобы сохранять психологическое равновесие, необходимо трезво оценивать ситуацию и выделять реальные поводы для беспокойства из общей массы тревог. Для этого следует заранее подготовиться к грядущим переменам.
Что может помочь справиться с психолог проблемами во время беременности?
- Общение в группах. Курсы по подготовке к родам – это не только отличный повод провести время с пользой и удовольствием, получив массу нужной информации, но и верный способ развенчать множество мифов о беременности и родах, которые неоправданно приводят вас в тревожное состояние. В зависимости от того, как протекает беременность (с осложнениями или без), а так же от ваших индивидуальных взглядов, вы можете подобрать курсы с определенной направленностью: например посвященные естественным родам без обезболивания, домашним родам, родам в воде и другие. Вне зависимости от специализации определенного курса, лучше, когда он рассчитан на парное посещение и не только освещает все основные аспекты беременности, физиологии и психологии родов, но также дает знания и практические навыки по уходу за новорожденными. Важно, чтобы помимо теоретической, курс включал практические занятия, видео уроки и физическую подготовку.
- Чтение литературы.
Самообразование – также отличный способ получить практические знания и информацию. Сегодня можно найти множество полезных книг и статей, посвященных вопросам беременности и психологической готовности к родам, как в печати, так и в интернете – вам нужно лишь найти интересующую вас тему.
- Аутотренинг и визуализация.
Рождение здорового малыша – такой ориентир в виде четкой цели будет безотказно мотивировать и вдохновлять вас в трудные минуты. Сегодня практикуется множество психологических техник, направленных на концентрацию, либо, напротив на расслабление и снятие напряжения. Если сложно разобраться самостоятельно, какая из них будет наиболее эффективна в определенный момент, попробуйте проконсультироваться со специалистом.
Позитивный настрой
Музыка, кино, прогулки на свежем воздухе и любимое хобби помогут не впадать в панику в сложных ситуациях, сохранять гармонию и мыслить позитивно.
Физическая подготовка к родам
Беременность – серьезная нагрузка на организм женщины, поэтому и до, и во время беременности, а также после родов необходимо поддерживать хорошую физическую форму. Физическая подготовка к процессу родов включает несколько важных аспектов. Рассмотрим наиболее значимые из них.
Движение и закаливание
Малоподвижный образ жизни негативно сказывается на состоянии здоровья любого человека, а будущим мамам особенно важно помнить об этом. Необходимо стараться чаще проводить время на свежем воздухе, а при отсутствии противопоказании больше двигаться и обязательно включить в распорядок дня пешие прогулки. Несомненно, с учетом нынешнего состояния, при любой физической активности нужно не забывать и об отдыхе, чередуя его с умеренной нагрузкой.
Специальные упражнения
Физическая подготовка должна сопоставляться с возрастом женщины и сроком беременности, особенностями телосложения, а также общими медицинскими показаниями. Лучше, когда занятия проводятся в группе, под бдительным присмотром профессионалов.
Если до беременности вы занимались спортом, после консультации с врачом стоит продолжать поддерживать физическую активность, при необходимости внеся коррективы в формат занятий и снизив уровень нагрузок.
Если ранее вы не занимались фитнесом, стоит начать выполнять специальные комплексы упражнений.
Гимнастика для беременных как правило, очень благотворно сказывается на физическом состоянии женщины и течении родов, а именно:
- укрепляет сердечно – сосудистую и дыхательную систему матери;
- способствует правильному развитию ребенка
- повышает иммунитет
-адаптирует организм к повышенным физическим нагрузкам
-снижает риск осложнений во время родов
- способствует быстрому восстановлению в послеродовый период.
Существуют также комплексы упражнений, направленных именно на подготовку организма женщины к родам. Основной их целью является укрепление мышц, участвующих в родовой деятельности, подержание общего тонуса, а также регулирование дыхания.
Важно учитывать, что занятия любым видом фитнеса, в том числе и упражнение для беременных, эффективны лишь в том случае, если тренировки носят регулярный характер.
Очень благотворно при беременности и плавание в природных водоемах и бассейнах. Во время плавания работают все мышцы рук ног спины промежности брюшного пресса, тело становится сильнее и выносливее. В воде можно выполнять множество полезных для будущих мам упражнений, например, на растяжку, задержку дыхания и другие. Кроме того, вода – одно из лучших средств для расслабления. Плавание может стать естественной тренировкой по релаксации, что поможет во время родов, ведь между схватками вам пригодится умение расслабляться и отдыхать.
Массаж
Физическая подготовка к родам может включать в себя такие процедуры как массаж. Массаж для беременных – приятная и полезная процедура, он поможет в решении некоторых проблем, часто сопровождающихся дискомфортом, а именно:
- снимает мышечное напряжение, тяжесть в ногах, болезненные ощущения в пояснице;
- уменьшает отечность
- активизирует кровообращение и способствует поступлению кислорода к ребенку
- улучшает самочувствие и настроение
Дыхание
Очень важную роль во время беременности играет правильное дыхание, которое является одним из залогов здоровых и безболезненных родов. Часто уже во втором триместре беременности, а также на более поздних сроках будущие мамы жалуются на одышку, затрудненное дыхание и нехватку кислорода. Это обусловлено определенными физиологическими изменениями в организме матери, а также тем, что ей необходимо обеспечивать кислородом ребенка. Избавиться от неприятных ощущений можно при помощи дыхательной гимнастики, которая:
- помогает преодолеть тревожные ощущения, успокаивает и расслабляет
- уменьшает токсикоз
- улучшает кровообращение
- снимает повышенный тонус матки
-способствует поступлению кислорода к организму ребенка
- избавляет от затрудненного дыхания
Техники дыхательной гимнастики можно разделить на 2 группы – к первой относятся упражнения, выполняемые в движении, ко второй те, что выполняются в статичном положении. Некоторые из них можно выполнять как в движении, так и в статике. Приятная расслабляющая музыка способствует достижению положительного эффекта тренировки. Важно заниматься систематически. Обратите внимание на базовые дыхательные упражнения:
грудное дыхание, руки на ребрах, глубокий вдох через нос, выдох через рот или нос;
диафрагмальное дыхание, для лучшего контроля одна рука на груди, друга на животе: глубокий вдох на 2-3 секунды, одновременно сдвигаем диафрагму, показателем чего является выпячивание живота, затем выдох через рот или нос на 3-5 секунд и естественная пауза. Для начала достаточно 1-2 циклов.
ритмичное дыхание. Дыхание по схеме вдох (4-5 секунд) – задержка 2-3 секунды – выдох (4-5 секунд) – задержка (2-3 секунды);
дыхание «по-собачьи» стоя на четвереньках: часто дышим через рот с высунутым языком. Подойдет также для первой стадии родов во время схваток.
Любые дыхательные упражнения относятся к группе довольно интенсивных техник, во время их выполнения происходит естественный массаж внутренних органов, меняется давление и усиливается кровообращение, поэтому будьте внимательны к своим ощущениям: если появилось сильное головокружение, тошнота или другие симптомы, лучше прекратить практику и /или снизить её интенсивность в дальнейшем.
В МО проходят занятия для беременных по подготовке к родам, включающие информационные занятия с врачами акушерами-гинекологами, педиатром, психологом, и лечебная гимнастика с врачом ЛФК.
Кесарево сечение
Операция кесарево сечение, несмотря на кажущуюся простоту, и на сегодняшний день считается одной из сложных хирургических манипуляций, которая может вызывать большое число осложнений. При повторной операции кесарева сечения осложнения возникают чаще.
В каких же случаях женщина с рубцом на матке может родить сама через естественные родовые пути, а в каких случаях кесарево сечение является обязательным?
Главным условием
для естественных родов является
состоятельность рубца на матке, т.к.
полноценный рубец не представляет
опасности для беременной и плода,
поскольку мышечная ткань хорошо
растягивается и эластична, чего нельзя
сказать о соединительной ткани у
несостоятельного рубца. Также, хорошим
прогнозом для естественных родов у
женщин с рубцом на матке, является
наличие в анамнезе родов через естественные
родовые пути или тот факт, что операция
кесарево сечение была произведена в
экстренном порядке, т.е. в родах. И,
конечно, обязательным условием для
таких родов является желание и настрой
пациентки. В тех случаях, когда у пациентки
с рубцом на матке в доношенном сроке
беременности определяется биологическая
незрелость шейки матки, или крупные
предполагаемые размеры плода, правильнее
принять решение в пользу родоразрешения
путем повторной операции кесарево
сечение.
Безусловно,
естественные роды более благоприятно
сказываются на здоровье матери и малыша,
поэтому, если противопоказаний к
физиологическим родам нет, то настаивать
на операции кесарева сечения не нужно.
Очень важно, чтобы беременность и роды
у пациентов с рубцом на матке после
кесарева сечения проходили под
обязательным динамическим контролем
акушера-гинеколога, в условиях хорошо
оснащенного родильного дома, чтобы
исключить риск осложнений у матери и
плода. В каждом конкретном случае, план
родов должен составляться индивидуально
совместно с лечащим врачом
акушером-гинекологом. Для благоприятного
исхода важно наличие доверия пациента
своему врачу и медперсоналу родильного
дома.
Частота проведения
кесарева сечения растет. Это беспокоит
и врачей, и женщин. Многие современные
женщины, родившие путем кесарева сечения,
планируют следующую беременность
завершить естественными родами. Благодаря
современным диагностическим мероприятиям
есть возможность тщательно обследовать
рубец на матке после кесарева сечения
и планировать естественные роды или
окончательно убедить женщину в сторону
повторного кесарева сечения.
Одним из патологических состояний рубца на матке считается «ниша». Данное заключение получает женщина при ультразвуковом исследовании органов малого таза.
Это такой дефект
зоны рубца в виде кармана, покрытого
эндометрием (внутренним слоем матки) с
наличием расширенных сосудов.
В таком случае рубец считается несостоятельным, при повторной беременности эта область матки не может полноценно функционировать, так как теряет свою эластичность и имеется риск разрыва матки по рубцу в третьем триместре или с началом родовой деятельности.
Углубление
становится резервуаром для менструальной
крови, в связи с чем вне беременности
могут быть следующие симптомы и жалобы:
-Постменструальные
кровотечения в 15,2-80,0% случаев (длительно
мажущие менструации свыше 7 дней).
-Тазовые боли, вследствие инфицирования скопившихся выделений и возникновения воспалительного процесса (4,5-11,0%).
-Диспареуния —
болезненные ощущения во время полового
акта (3,4-9,6%).
Выявляют данную
патологию при помощи 2D\3D УЗИ, в последующем
подтверждают с помощью магнитно-резонансной
томографии (МРТ) и гистеросальпингографии
(введение рентгеноконтрастного вещества
в полость матки с последующими
рентген-снимками.
Лечение, чаще
всего, хирургическое — лапароскопия с
применением гистероскопии. Проводят
метропластику вне беременности (иссечение
рубца и ушивание). Не всегда результат
метропластики может быть идеальным,
это зависит от многих факторов.
Данная проблема
ещё раз обращает внимание на подготовку
к каждой беременности, тщательное
обследование женщин, планирующих
естественные роды после кесарева
сечения.
Спинальная
анестезия при кесаревом сечении
– это введение раствора обезболивающего
местного действия под оболочку спинного
мозга. Это полностью блокирует восприятие
боли и других ощущений. Врач тонкой
иглой проводит прокол на уровне поясничных
позвонков, делает инъекцию и уже сразу
можно осуществить разрез передней
брюшной стенки.
Но бывают трудности
с нахождением ориентиров для пункции.
В таких случаях наши врачи анестезиологи
применяют ультразвуковую навигацию: с
помощью аппарата УЗИ находят место для
пункции. Таким образом, выполнение
анестезии проводится быстро, без
повторных попыток.
Роды или кесарево сечение?
Почему женщина не может выбрать способ родоразрешения?
Если женщина настаивает на естественных родах, а у нее есть показания к кесаревому сечению, то исход родов может быть неблагоприятным. Бывает, женщина настаивает на операции кесарева сечения из-за страха перед схватками, но сегодня в родах применяются обезболивающие препараты и перидуральная анестезия.
В медицине есть стандарты и клинические протоколы оказания медицинской помощи. Есть абсолютные показания к кесареву сечению, ситуации, при которых невыполнение кесарева сечения приводит к летальному исходу либо для матери, либо для плода, либо для обоих.
Что есть такого в естественных родах?
1. Природа выбрала этот путь воспроизводства для человечества, он оправдал себя тем, что за тысячи лет человеческий вид не только выжил, но и численность людей растет с каждым годом.
2. Естественные роды формируют благоприятный гормональный и психологический фон у женщины для последующего сокращения послеродовой матки и раннего становления грудного вскармливания (на 2-3 сутки).
3. Психологи утверждают, что у ребенка, проходящего через родовой канал, формируются необходимые "Перинатальные матрицы Грофа": матрица наивности, матрица жертвы, матрица борьбы, матрица свободы.
4. После естественных родов матка не имеет повреждений (рубца), женщина уже через 2 часа может вставать и заниматься малышом, а приложить к груди ребенка уже можно в первые минуты после рождения.
Особенности операции кесарева сечения:
1. Проводится анестезия со своими возможными побочными эффектами.
2. На матке остается рубец, который в будущем может служить фоном для возникновения опухолевого процесса, риском повторного кесарева сечения в случае истончения во время беременности и угрожающего разрыва матки.
3. Затягивается время восстановления женщины после родов, раннее вставание возможно через 4-8 часов после операции, уход за новорожденным затруднен вследствие болевого синдрома и слабости, происходит более позднее становление лактации (на 4-5 сутки).
4. Выпадает "перинатальная матрица борьбы", что в будущем обязывает родителей уделять больше времени воспитанию самостоятельности у ребенка и способность принимать решения, по мнению психологов.
Партнерские роды
Партнёрские роды — это роды с помощником, когда помимо акушерки, врача и других сотрудников роддома вместе с роженицей в родильном зале присутствует близкий ей человек. Чаще всего в роли такого помощника выступает отец ребёнка. Таким образом, семья переживает это важнейшее событие вместе.
Помимо полной открытости и доверия в семье, необходимых для партнерских родов, важно, чтобы мужчина прошел соответствующую подготовку. В женской консультации проходит курс подготовки к партнерским родам.
Поведение мужа в родильном зале
1. Самое главное
- это позитивный настрой молодого отца.
Следует помнить, что женщине нужна
прежде всего психологическая поддержка.
Все болевые ощущения, которые в эту
минуту кажутся ей невыносимыми, забудутся
очень скоро. Нужно подбадривать жену,
обнимать ее и не скупиться на ласковые
слова. От неприятных ощущений можно
отвлечь разговорами и шуткой.
2. Нужно внимательно
слушать жену и делать то, что она просит,
- поправлять подушку, вытирать ей лоб
полотенцем, если врачи разрешат, помочь
помыться под душем, делать ей массаж
поясницы, как учили на курсах, помогать
ровно дышать.
3. Нужно быть
готовым к переменам настроения роженицы,
никак не реагировать на них и ни в коем
случае не спорить.
4. Нужно оказать
супруге физическую поддержку. Если ей
удобнее в какой-то момент повиснуть на
руке мужа, следует дать ей эту возможность,
стать для нее опорой в прямом смысле
слова.
5. Необходимо
наблюдать за работой врачей и за тем,
чтобы женщина четко выполняла все их
команды. Хорошая практика – повторять
ей команды акушерки, а также по часам
засекать время между схватками и сообщать
об этом медперсоналу. Сидя у изголовья
женщины можно самому нарочито дышать
так, как требует дышать от женщины врач.
«Золотой час» после родов
Это первый час
после родов. Акушеры выкладывают ребенка
мамочке на живот, накрывают одеялом и
дают возможность насладиться им обоим
чудом рождения. Это позволяет сохранить
"пуповину" духовной связи,
энергетический контакт, который
зарождается с первых недель беременности
и расцветает к родам. Это начало расцвета
материнства. Контакт "кожа-к-коже"
снижает у женщины выработку адреналина
после родов и повышает уровень пролактина
и окситоцина. Пролактин отвечает за
лактацию, окситоцин — за сокращение
матки.
Мамы, которым мы
выкладываем детей после родов на живот,
лучше реагируют на младенца и быстрее
осознают свое материнство.
Для ребенка
золотой час тоже очень важен. Рождение
— огромный стресс для малыша. Ребенок
привык слышать голос матери и биение
ее сердца практически 9 мес, В первые
минуты происходит адаптация организма.
Кладя малыша к маме, мы помогаем этому
процессу.
▪️У новорожденных
плохая терморегуляция, а под одеялом,
на мамином теле, он согревается и
успокаивается.
▪️Сердцебиение и дыхание становятся ритмичными, ребенок плавно приспосабливается к новой среде.
▪️Через 10–15 минут, отдохнув, малыш приподнимает голову и начинает интуитивно искать грудь. Таким образом запускается механизм вскармливания.
▪️Происходит импринтинг: запечатление образа матери в сознании.
Грудное вскармливание
Кормление грудью − это прекрасное естественное действие, заключающее в себе некое таинство. Одно из основных занятий новорожденного − это сосание материнской груди. Дети, рожденные естественно и сразу положенные на живот матери, сначала лижут, а вскоре сосут грудь. Сосательный рефлекс имеет наибольшую силу в первые 20-40 минут после рождения. Если ребенок не приложен к груди в это время, то сосательный рефлекс резко снижается или вообще исчезает, не возвращаясь до конца второго дня. Чем быстрее начнет сосать ребенок, тем быстрее придет зрелое молоко. Кроме того, контакт кожа к коже способствует обсеменению младенца микрофлорой мамы, и он становится невосприимчив к внутрибольничной инфекции. Молозиво, которое содержит большое количество антител, также защищает ребенка от инфекционных заболеваний, обладает слабым послабляющим действием, способствует освобождению кишечника от мекония, таким образом, предупреждая развитие неонатальной желтухи.
Раннее прикладывание к груди − в течение первых 20-40 минут также способствует выработке естественного окситоцина и отделению последа без медикаментозного вмешательства, является профилактикой кровотечения.
Адаптированные молочные смеси для новорожденных очень дороги. Несмотря на содержание различных аминокислот, витаминов – они являются чужеродным белком для ребенка. Тем более что витамины очень не стойки во внешней среде и при вскрытии коробки они разлагаются в течение первых суток.
Таким образом, раннее прикладывание ребенка к груди и естественное вскармливание:
Снижает риск инфекционных заболеваний новорожденного.
Способствует снижению младенческой смертности.
Психологические преимущества:
тесные, нежные взаимоотношения;
эмоциональное удовлетворение матери и младенца;
лучше интеллектуальное развитие ребенка.
Способствует снижению аллергических заболеваний, сахарного
диабета, склероза, заболеваний сердечно-сосудистой системы,
онкологических заболеваний.Благоприятно влияет на состояние здоровья женщины:
быстро восстанавливается гормональный фон после родов;
снижается риск онкологических заболеваний женской половой
сферы;способствует лучшему сокращению матки, профилактике
кровотечения.
Имеет экономические преимущества.
Установлено, что оптимальным является совместное пребывание матери и ребенка и кормление его по требованию.
В роддомах Республики Башкортостан персонал активно проводит политику по поддержке и поощрению грудного вскармливания.
Проводится пропаганда раннего прикладывания к груди в течение 20 мин. после рождения. Новорожденные и их матери находятся изначально на совместном пребывании и свободном режиме вскармливания.
Информация об абортах согласно письма МЗ РФ от 20.12.2022 № 15-4/4009
Информация об аборте
Аборт является небезопасной процедурой и сопряжен с риском различных осложнений!
Медицинский аборт может выполняться медикаментозным или хирургическим методом. При хирургическом вмешательстве непосредственно во время операции возможны следующие осложнения:
- осложнения анестезиологического пособия,
- травма и прободение матки с возможным ранением внутренних органов и кровеносных сосудов,
- кровотечение, что может потребовать расширения объема операции вплоть до чревосечения и удаления матки и др.
К осложнениям в послеоперационном периоде относятся:
- скопление крови и остатки плодного яйца в полости матки,
- острый и/или подострый воспалительный процесс матки и/или придатков матки, вплоть до перитонита, что потребует повторного оперативного вмешательства, не исключающего удаление матки и др.
При выполнении аборта медикаментозным методом также наблюдаются осложнения, такие как:
- остатки плодного яйца,
- прогрессирующая беременность,
- кровотечение, при развитии которых необходимо завершить аборт хирургическим путем.
Отдаленными последствиями и осложнениями аборта являются:
- бесплодие,
- хронические воспалительные процессы матки и/или придатков матки,
- аденомиоз,
- нарушение функции яичников,
- внематочная беременность,
- невынашивание беременности,
- различные осложнения при вынашивании последующей беременности.
Отдаленные осложнения аборта в последующих родах:
- преждевременные роды,
- нарушение родовой деятельности,
- кровотечение в родах и (или) послеродовом периоде.
Доказана связь аборта с развитием сердечно-сосудистых заболеваний, рака молочной железы, нервно-психических расстройств.
Перед принятием окончательного решения о проведении аборта женщина должна обязательно быть проконсультирована психологом/психотерапевтом или другим специалистом, к которому ее направит лечащий врач для доабортного консультирования. Также ей будет выполнено ультразвуковое исследование (УЗИ), в ходе которого она услышит сердцебиение плода. Женщина не должна прибегать к аборту, если точно не уверена, что хочет прервать беременность, или у нее нет медицинских показаний для этого.
Если аборт проводится до 12 недель без наличия медицинских или социальных показаний (по настоянию женщины), то его можно выполнить не ранее соблюдения "недели тишины": 48 часов с момента обращения в медицинскую организацию для искусственного аборта при сроке беременности 4-6 недель или при сроке беременности 10-11 недель, но не позднее окончания 12-й недели беременности, и не ранее 7 дней с момента обращения в медицинскую организацию для искусственного аборта при сроке беременности 7-9 недель беременности.
При выполнении медикаментозного аборта до 12 недель пациентке будут назначены лекарственные средства, которые надо будет принимать с точностью, указанной лечащим врачом. Данные лекарственные средства вызывают гибель плода, а затем его изгнание из полости матки. После приема препаратов женщина остается под наблюдением врача в течение 1,5-4 часов.
Перед выполнением хирургического аборта (вакуум-аспирация плодного яйца) до 12 недель пациентке выполняется обезболивание. Продолжительность наблюдения в условиях стационара будет определена лечащим врачом с учетом состояния и составит не менее 3-4 часов.
В случае изменения решения о проведении аборта при приеме первых таблеток в случае медикаментозного аборта женщина должна немедленно обратиться к врачу, который выполнит УЗИ, и в случае наличия сердцебиения у плода назначит лечение, направленное на сохранение беременности. При этом все должны знать, что таблетки могут оказать негативное воздействие на здоровье будущего ребенка, поэтому перед принятием решения об искусственном прерывании беременности каждая женщина должна быть твердо уверена в правильности и окончательности этого решения.
Еще до выполнения медицинского аборта пациентке будут даны рекомендации по контрацепции, которая назначается сразу после выполнения аборта (гормональная контрацепция или введение внутриматочного контрацептива). Необходимо использовать контрацепцию с целью профилактики абортов до планирования деторождения.
Социальные гарантии и пособии федерального и регионального уровня для беременных женщин и семей с детьми
С 2024 года социальные выплаты заменили единым пособием для семей с детьми.
Пособие включает 6 федеральных выплат:
- женщинам, которые встали на учет до 12 недель беременности,
- ежемесячные выплаты по уходу за детьми до 1,5 лет для неработающих мам, денежные выплаты на первенца до 3 лет,
- государственные пособия на третьего ребенка до 3 лет (предоставляется не во всех регионах),
- регулярная ежемесячная матпомощь на детей в возрасте от 3 до 8 лет (выплачивается за счет органов соцзащиты),
- пособия на детей в возрасте от 8 до 17 лет (выплачивает Социальный фонд России, СФР).
Необходимое условие для получения пособия низкий доход (меньше прожиточного минимума на каждого человека в семье). При расчете учитываются только родители и дети.
Величина выплаты — 50, 75 или 100% от размера прожиточного минимума.
Решение о едином пособии принимается в течение 10 рабочих дней с момента подачи заявления в СФР. Выплачивается 3-го числа каждого месяца.
Условия для получения пособия:
- будущая мама имеет постоянную регистрацию на территории РФ,
- доход членов ее семьи не превышает прожиточного минимума,
- у каждого совершеннолетнего члена семьи доход официальный либо есть реальная причина для отсутствия дохода (к примеру, супруг получает пенсию по инвалидности или состоит на учете в службе занятости населения).
- если на супругов зарегистрировано больше одной машины или больше одного объекта недвижимости, то в выплате откажут.
Среднедушевой семейный доход рассчитывается из сведения о доходах всех членов семьи за предыдущие 12 месяцев. В расчете участвуют не только родители, но и все несовершеннолетние дети. Если ребенку больше 18 лет, но он учится очно в вузе, то его тоже возьмут в расчет (главное, чтобы он был не старше 23 лет). Учитываются все официальные выплаты: зарплата, стипендия, пенсия. Средний доход за месяц делится на количество человек в семье.
Пособие по беременности будет
одобрено при получении цифра меньше
величины прожиточного минимума,
действующего в пределах региона.
Супругам, официально не зарегистрированным, расчет пособия проводится по сведения только по беременной женщине и ее детям. Доход неофициального мужа не учитывается.
Для получения пособия в ранние
сроки беременности женщина должна
встать на учет в женской консультации,
когда срок беременности составляет не
меньше 6 недель и не больше 12.
Выплату можно оформить:
- удаленно, с помощью портала «Госуслуги». Заполняете заявление на «Госуслугах». Укажите информацию о составе семьи, добавьте данные об имуществе и доходе. Выберите медицинскую организацию, в которой встали на учет.
- обратиться непосредственно в отделение Социального фонда России.
- если в вашем регионе нет приема граждан в отделениях СФР, обратитесь в государственный центр «Мои документы».
Пособие по беременности и родам (декретные выплаты) - по факту это единовременное пособие, которое начисляют перед уходом в отпуск по беременности и родам. Обычная продолжительность отпуска — 140 дней: 70 дней до родов и столько же после них. Женщина сама выбирает — уходить ей в отпуск или трудиться до самых родов. Но декретные выплачивают только за дни, оформленные как отпуск. За то время, пока женщина работает, ей будут начислять зарплату в обычном режиме. Если женщина возвращается на работу до окончания отпуска, декретные за этот период тоже не платят.
Бывает, что во время беременности
у будущей мамы возникают осложнения.
Тогда срок отпуска увеличивают до 156
дней. Более длительный отпуск (194 дня)
предполагается и в тех случаях, когда
беременность многоплодная.
Декретные выплаты могут получить:
- женщины, оформленные в компании по трудовому договору,
- индивидуальные предпринимательницы, которые добровольно отчисляли взносы в Социальный фонд,
- студентки, обучающиеся по очной форме,
- служащие государственных и муниципальных органов,
- военнослужащие, заключившие контракт,
- усыновившие ребенка и относящиеся к вышеперечисленным категориям.
Безработные женщины имеют право получать пособия, только если их уволили меньше года назад из-за ликвидации компании, и все это время они состояли на учете в службе занятости.
Этапы для получения декретных выплат:
Оформите лист нетрудоспособности в женской консультации.
Передайте в бухгалтерию организации, в которой работаете.
Напишите заявление о выплате в свободной форме.
Пособие по беременности и родам назначают и выплачивают в течение 10 дней с момента подачи заявления и представления документов в СФР. Максимальная сумма пособия в 2024 году — 565 тыс. рублей.
На размер выплат влияет средняя зарплата роженицы за последние 2 года. Если трудовой стаж заявительницы составляет меньше 6 месяцев или она до декрета работала нотариусом, адвокатом, ИП, то для расчета пособия используется показатель МРОТ (минимальный размер оплаты труда). В 2024 году величина МРОТ составляет 19 242 рубля в месяц.
При желании расчетный период
можно заменить. К примеру, женщина уходит
в декрет в 2024 году. Для расчета декретных
берут 2022 и 2023 годы. Но в этот период
заявительница часто была на больничном,
и средняя зарплата оказалась ниже
обычного. Закон разрешает взять не 2022
и 2023 годы, а 2020 и 2021 годы. Если заработок
в этот период был выше, то и декретные
окажутся больше. Для расчета можно брать
не любые годы, а только те, которые
предшествуют заменяемому периоду (в
нашем примере это 2020 и 2021 годы). Из четырех
лет можно выбрать те 2 года, в течение
которых зарплата была самой высокой.
Выплаты, назначаемые при рождении ребенка
В 2024 году государство платит
единовременное пособие при рождении
ребенка. Если малыш родится в январе
2024 года, то новоиспеченные родители
получат почти 23 тыс. рублей. 1 февраля
2024 года сумма вырастет до 24,6 тыс. рублей.
Выплата предоставляется одному из
родителей — или матери, или отцу. Если
родилась двойня или тройня, то выплата
положена на каждого ребенка. Для жителей
и работников Крайнего Севера величина
матпомощи увеличивается на районный
коэффициент.
Пособие выплачивает Социальный
фонд. Данные поступают в СФР из реестра
ЗАГСа.
Есть и другой способ, чтобы
получить дотацию, — обратиться к
работодателю. К примеру, если отец
новорожденного работает официально,
то он вправе на работе подать заявление,
представить справку из ЗАГСа о рождении
малыша и документ о том, что супруга
выплату не получала. Работодатель сам
направит бумаги в СФР. Пособие должно
быть назначено в течение 10 дней с момента
поступления заявления в Социальный
фонд. Если оба супруга не оформлены в
организации официально или вообще не
работают, то заявление подается через
«Госуслуги», территориальное отделение
Социального фонда или региональный
центр «Мои документы».
Выплату получают все родители.
Неважно, какое у них семейное положение,
трудовой стаж, уровень дохода. На эти
же деньги могут рассчитывать усыновители,
а также приемные родители и опекуны при
передаче ребенка в семью.
Материнский капитал: особенности предоставления в 2024 году
В 2024 году в РФ продолжает
действовать программа по выплате
материнского капитала. Безналичный
сертификат — важная форма господдержки.
Его разрешено потратить на конкретные
цели: покупку жилья, учебу детей, пенсию
мамы, лечение и реабилитацию детей-инвалидов.
Также общую сумму можно дробить на части
и получать ежемесячные выплаты.
Материнский капитал назначают
автоматически, как только в СФР поступает
информация из ЗАГСа о рождении ребенка.
Уведомление о назначении выплаты
приходит в личный кабинет «Госуслуг».
Как правило, в качестве получателя
выступает мать новорожденного. Но на
деньги от государства вправе претендовать
и отец, если он является единственным
усыновителем или если мать умерла либо
ее лишили родительских прав.
Сертификат на маткапитал
появляется в личном кабинете «Госуслуг»
в течение 5 рабочих дней (отсчет начинается
с даты регистрации младенца в ЗАГСе).
С 1 февраля 2024 года размер
материнского капитала следующий:
родился первенец — 630,4 тыс.
рублей,
появился второй ребенок —
833 тыс. рублей.
Обратите внимание: если за
первого малыша родители уже получили
выплату, то за второго сумма составит
202,6 тыс. рублей. В семье появился третий
ребенок? Назначение зависит от того,
получали родители ранее выплату или
нет. Если за сертификатом пока не
обращались, то семья может претендовать
на маткапитал. Деньги уже получены и
освоены ранее? Тогда сертификат за
третьего ребенка не полагается. Исключение
— региональный материнский капитал.
Условия различаются в зависимости от
региона, их нужно уточнять в местных
органах соцзащиты.
Ежемесячное пособие из
материнского капитала
Если семья нуждается в деньгах,
то она может оформить ежемесячное
пособие за счет средств материальной
поддержки. Государство будет ежемесячно
вычитать из сертификата определенную
сумму и зачислять на банковский счет
заявителя 5-го числа каждого месяца.
Размер выплаты — 100% прожиточного
минимума на ребенка. На выплату могут
рассчитывать только семьи с низким
доходом и только до того момента, пока
малышу не исполнится 3 года. На каждого
члена семьи должно приходиться не более
двукратного прожиточного минимума.
Для подачи заявления на
назначение пособия обратитесь лично в
отделение СФР, в региональный центр
«Мои документы» или заполните форму на
«Госуслугах». Неважно, работают ли
родители официально и какое имущество
на них оформлено.
Выплаты по уходу за ребенком до 1,5 лет
Когда заканчивается отпуск
по беременности и родам, у новоиспеченной
мамы начинается новый отпуск — по уходу
за ребенком. По закону он может длиться
максимум до того момента, пока ребенку
не исполнится 3 года. Но пособие
выплачивается только до 1,5 лет. Выплата
производится на счет до 8-го числа каждого
месяца.
Пособие до 1,5 лет может получать
не только мать малыша, но и другой близкий
родственник: отец, бабушка, дедушка.
Заявление пишут по месту работы.
Сумма выплаты зависит от
величины зарплаты того человека, который
уходит в декретный отпуск. Государство
будет ежемесячно выплачивать 40% от
средней зарплаты за предыдущие 2 года.
Но есть ограничение: в 2024 году величина
пособия не может превышать 49 тыс. рублей.
Минимальный порог тоже установлен —
8,6 тыс. рублей (он остался таким же, что
и в 2023 году).
С 1 января 2024 года у работающих
мам появилась возможность получать
пособие вместе с зарплатой. Теперь можно
работать полный рабочий день и получать
пособие по уходу за ребенком до 1,5 лет.
Беременные женщины и молодые
мамы могут рассчитывать на материальную
помощь из бюджета государства.
Телефон горячей линии «Стоп-аборт» - бесплатный социальный телефон общероссийской круглосуточной кризисной линии помощи 8-800-100-48-77 позвонив по которому, можно получить профессиональную психологическую и юридическую помощь, консультацию врача, а также предоставляется информация о региональных приютах, организациях и центрах защиты материнства (более 700 пунктов помощи по РФ), оказывающих продовольственную и гуманитарную помощь кризисным беременным женщинам и семьям, находящимся в тяжелой, жизненной ситуации.
8-800-2000-492-телефон «горячей линии» поддержки беременных женщин.
Телефоны и адреса государственных и профильных СОНКО, оказывающих поддержку беременным, многодетным и малоимущим женщинам
ГКУ Республиканский ресурсный центр «Семья» является подведомственным учреждением Министерства семьи, труда и социальной защиты населения Республики Башкортостан, которое обеспечивает реализацию его полномочий в сфере социального обслуживания населения, предусмотренных законодательством РФ и РБ. Обеспечивает реализацию единой государственной политики в области социального обслуживания населения на подведомственной территории.
Адрес: г. Уфа, ул. 50 лет СССР, 27/1
Телефон: +7 (347) 286-02-53 (ежедневно с 9.00 до 21.00)
Кризисный Центр «Мухаббат» - это место помощи женщине, оказавшейся в кризисной ситуации. Центр находится в Республиканском Ресурсном Центре «Семья». В центре вам помогут психологи, юристы, специалисты по социальной работе, вы получите помощь и поддержку.
Адрес:
г. Уфа, ул. 50 лет СССР, 27/1
Телефон: +7 (347) 286-02-53 (ежедневно с 9.00 до 21.00)
Памятка для беременных
Внутрипеченочный холестаз при беременности
Внутрипеченочный холестаз при беременности – это осложнение второй половины беременности, связанное с нарушением функции печени. При этом заболевании происходит избыточное поступление желчных кислот в кровяное русло.
Основным симптомом этого заболевания является кожный зуд. При его появлении Вам следует как можно скорее обратиться к врачу, который назначит биохимический анализ крови с печеночными пробами и обязательным определением уровня желчных кислот. Повышенное содержание желчных кислот в крови беременной является основным критерием диагностики этого состояния. При этом могут встречаться и другие отклонения от нормы в лабораторных показателях, которые требуют проведения дифференциальной диагностики с другими заболеваниями и осложнениями беременности.
Внутрипеченочный холестаз беременных в ряде случаев сопровождается достаточно сильным кожным зудом, а при высоком уровне желчных кислот может привести к ухудшению состояния плода, вплоть до его внутриутробной гибели при отсутствии должного лечения и динамического наблюдения. Поэтому следует помнить о необходимости строгого выполнения рекомендаций врача. Вы должны следить за частотой и характером шевелений плода и регулярно проходить кардиотокографическое и допплерометрическое исследование (ультразвуковую допплерографию маточно-плацентарного кровотока).
При установлении окончательного диагноза врач назначает лечение препаратами урсодезоксихолиевой кислоты. Терапия проводится под тщательным регулярным контролем за состоянием беременной и плода. В ряде случаев показана госпитализация в родильный дом для обследования, лечения и наблюдения. В качестве дополнительного препарата может назначаться адеметионин. Оба этих лекарственных средства разрешены к использованию у беременных и не оказывают неблагоприятного воздействия на плод.
При отсутствии достаточного эффекта от лекарственной терапии могут применяться эфферентные методы лечения – плазмаферез, который также не противопоказан беременным. Его эффективность доказана целым рядом исследований.
При внутрипеченочном холестазе родоразрешение осуществляется по акушерским показаниям, то есть самостоятельные роды не противопоказаны. Но сроки и методы родоразрешения у каждой конкретной женщины определяются индивидуально, так как в большинстве случаев роды следует провести раньше 40 недель (37 – 38 недель) из-за повышенного риска внутриутробной гибели плода с увеличением срока беременности. В зависимости от состояния родовых путей врач может предложить какой-либо метод подготовки родовых путей и индукции родов.
Из-за повышенного риска геморрагических и гипоксических осложнений новорожденные при внутрипеченочном холестазе требуют тщательного наблюдения, своевременного обследования и лечения по показаниям.
В послеродовом периоде в большинстве случаев лечение не требуется, так как происходит быстрая нормализация лабораторных параметров. Но следует помнить о более высоком риске развития внутрипеченочного холестаза при повторных беременностях
Гипоксия плода
Признаки внутриутробной гипоксии плода, требующие предоставления медицинской помощи матери
Оценка состояния ребенка во внутриутробном периоде затруднена, так как он не может предъявить жалобы, невозможно использовать обычные диагностические мероприятия, такие как оценка цвета кожи, подсчет пульса, измерение артериального давления и другие. Поэтому используют те или иные инструментальные методы.
Что такое антенатальный мониторинг сердечного ритма плода (КТГ)?
Антенатальный (до начала родов) мониторинг сердечного ритма плода позволяет оценить состояние плода, документируя характер изменений сердечного ритма. Это делается с помощью кардиотокографа (аппарата), который производит кардиотокограмму (бумажная лента, показывающая частоту сердцебиений плода и сокращений матки). Антенатальный мониторинг сердечного ритма плода в настоящее время считается одним из лучших способов оценки состояния плода. Мониторинг сердечного ритма плода имеет то преимущество, что его можно проводить достаточно быстро и немедленно получать результаты. Средняя частота сердечных сокращений плода составляет от 110 до 160 ударов в минуту. При этом колебания в пределах одной минуты в норме составляют от пяти до двадцати пяти ударов в минуту. Частота сердечных сокращений плода может изменяться, поскольку плод реагирует на состояние матки. Аномальная частота сердечных сокращений плода может указывать на то, что плод не получает достаточно кислорода или имеются другие проблемы.
Вредно ли для ребенка и беременной проводить мониторинг сердечного ритма плода?
КТГ мониторинг абсолютно безвредная процедура для плода и беременной. КТГ объединяет измерение частоты сердечных сокращений плода, полученное с помощью ультразвукового допплеровского датчика, и сокращений матки, зарегистрированных с помощью датчика давления. Гель который наносят на кожу во время процедуры, также безвреден и не оставляет пятен на одежде. При проведении процедуры, у беременной, как правило, отсутствует дискомфорт от прикладывания датчика к коже живота. Эластичные ремни, которые используют для удерживания датчиков при необходимости можно отрегулировать.
Когда показан мониторинг сердечного ритма плода?
Мониторинг сердечного ритма плода проводится всем женщинам при беременности для оценки состояние плода и выявления любых изменений, которые могут быть связаны с проблемами во время беременности или в процессе родов. Мониторинг сердечного ритма плода особенно полезен при состояниях беременности с высоким риском (диабет, высокое давление, проблемы с ростом плода или другими осложнениями). Мониторинг сердечного ритма плода начинают проводить с 28-32 недель беременности (иногда раньше), с регулярностью 1 раз в 14 дней при нормальных его показателях.
Что может рассказать нам о вашем ребенке мониторинг сердечного ритма плода?
Частота сердечных сокращений ребенка при беременности и в процессе родов должна составлять от 110 до 160 ударов в минуту, но она может колебаться выше или ниже по разным причинам. Короткие всплески учащения пульса ребенка являются обычным явлением и указывают на то, что ребенок получает достаточное количество кислорода. Кратковременное замедление сердечного ритма ребенка также может быть нормальным. Если эти изменения ритма выходят за рамки допустимых, это может означать ряд нежелательных и даже опасных состояний, например, чрезмерное сдавление пуповины и замедление кровотока к ребенку. Иногда простое вмешательство, такое как изменение положения, может улучшить ситуацию. Если результаты измерения частоты сердечных сокращений плода указывают на то, что вашему ребенку может угрожать опасность, то врач в зависимости от ситуации будет предпринять дополнительные диагностические или лечебные мероприятия.
Почему иногда необходимо повторить кардиотокограмму у пациента с неудовлетворительными данными?
Иногда случаются ситуации, когда при проведении КТГ плода спит. У спящего плода частота сердечных сокращений может быть ниже, чем при его бодрствовании. В таких ситуациях КТГ может быть неудовлетворительной, и требует повторной записи. Плод обычно не спит дольше 45-50 минут. Таким образом, у спящего плода частота сердечных сокращений плода должна через 45-50 минут вернуться к нормальным показателям. Напротив, устойчивое снижение частоты сердечных сокращений плода с низкими колебаниями ритма является ненормальной и указывает на дистресс плода (гипоксию), что может потребовать проведения дополнительных методов исследования для уточнения его состояния (УЗИ плода с допплерометрией), а иногда госпитализации в родильный дом.
Зачем проводить КТГ мониторинг плода во время родов?
В процессе родов сокращения матки могут уменьшить приток крови к плаценте и по пуповине к плоду, тем самым вызывая снижение поступления кислорода, в связи с этим очень важно контролировать частоту сердечных сокращений плода в процессе родов. Кроме того, в процессе родовой деятельности встречаются клинические ситуации, когда требуется проведение КТГ мониторинга по определенным показаниям: проведение эпидуральной анестезии, использование окситоцина, изменение цвета околоплодных вод, высокой артериальное давление, учащенный пульс или температура роженицы, увеличение продолжительности родов и другие.
Что делать если в родах по данным КТГ определяется изменение частоты сердечных сокращений плода?
Изменение частоты сердечных сокращений плода (тахикардия или брадикардия) в родах не обязательно означают наличие проблемы. Некоторые из них естественны, например, частота может увеличиваться, когда ребенок двигается или во время схваток. Эти изменения считаются признаками удовлетворительного состояния ребенка. Если пульс очень быстрый или снижается, врач может предложить несколько простых действий: изменение положения тела роженицы, введение жидкости через капельницу. Если эти действия не оказывают должного успеха, то врач предпринимает другие шаги для решения этих проблем.
Проба Скальп-лактат что это и опасно ли ее проводить?
В клинических ситуациях, когда затруднительно объективно оценить результаты кардиотокографии или действия, направленные на устранения нарушения сердечного ритма плода оказываются неэффективными, для уточнения состояния плода и решения вопроса о возможности дальнейшего ведения родов используют пробу Скальп-лактат. Методика пробы состоит в получении капли крови из волосистой части кожи головки плода, путем микроскопического разреза и сбора ее с помощью капиллярной трубки. Затем проводится химическое исследование полученной капельки крови для оценки кислотно-основного состояния и концентрации лактата, которые могут дать представление о состоянии снабжения плода кислородом плода. Данная проба безвредна и не оказывает отрицательного влияния на состояние ребенка в родах и его дальнейшее развитие в будущем.
Инфекция мочевых путей при беременности
Мочевая инфекция у беременных является инфекционно-воспалительным заболеванием мочевыводящих путей, вызванный различными микроорганизмами, поступающими в них через кровоток или по просвету мочевыводящих путей. Заболевание протекает с болями в поясничной области, повышением температуры, ознобами, тошнотой и рвотой, а также расстройствами мочеиспускания. Также, заболевание может проходить бессимптомно. Беременным женщинам необходимо проходить скрининг в первом триместре беременности для контроля бактерий в моче. Необходимо правильно собирать образец мочи, минимизируя бактериальную контаминацию из влагалища. Для оптимального сбора мочи целесообразно предварительно проводить туалет промежности, раскрывать половые губы и собирать среднею порцию мочи. При наличии бактерий в моче или расстройств мочеиспускания у беременной консультация и осмотр врачом является обязательной. Вам будут разъяснены сведения о возможных мерах профилактики обострений, опасности бесконтрольного приёма антибактериальных препаратов, необходимости периодического контроля артериального давления и порядке действий при обострении заболевания. В результате прогрессирующего течения заболевания возможны преждевременные роды, инфекционные заболевания новорожденного, снижение или полная утрата функции почки, а также развитие септического состояния и возникновение угрозы для жизни.
Истмико-цервикальная недостаточность
Истмико-цервикальная недостаточность (ИЦН) – это неспособность шейки матки выполнять свою запирательную функцию во время беременности, в результате чего могут произойти выкидыш или преждевременные роды.
Причин для этого состояния много, среди них: слабость соединительной ткани, воспаление, генетическая предрасположенность, повышенная нагрузка на шейку матки (например, если Вы вынашиваете близнецов), врожденные особенности матки и шейки матки. Есть ситуации, когда шейка матки была повреждена в результате родов, абортов, выкидышей или операций в связи с дисплазией шейки матки.
Какова бы не была причина, в результате шейка матки укорачивается и по мере прогрессирования беременности может раскрыться. Это опасно, так как может приводить к позднему выкидышу или преждевременным родам.
Обычно состояние шейки матки оценивают на ультразвуковых скринингах.
Но есть ситуации, когда врач может назначить Вам дополнительные исследования, если у Вас уже были проблемы с вынашиванием предыдущей беременности. В таком случае будет необходимо прийти на дополнительное УЗ исследование для измерение длины шейки матки вагинальным датчиком.
В случае, если укорочение шейки матки будет прогрессировать, Вам предложат введение во влагалище своеобразного «кольца» - пессария. Акушерский пессарий – метод выбора лечения ИЦН после 24 недель беременности и при многоплодной беременности, в этом случае он наиболее безопасен.
Альтернативой пессарию является наложение швов на шейку матки. Которое проводится в стационаре. Эта операция проводится с применением обезболивания, занимает около 15 минут. В результате шейку матки «держат» специальные швы, которые поддерживают ее функцию до 36-37 недель беременности. По достижении данного срока Вас пригласят для снятия швов с шейки матки. Эта манипуляция проводится амбулаторно, без обезболивания и обычно занимает несколько минут.
Какой бы способ Вы с врачом не предпочли, нужно помнить, что беременность, осложненная ИЦН - это беременность повышенного риска, поэтому необходимо побольше отдыхать, не поднимать тяжести, избегать тепловых процедур. Если появляются кровянистые или жидкие выделения из влагалища, схватки, боли внизу живота или во влагалище необходимо срочно вызвать скорую помощь для госпитализации. Если роды начались - шов или акушерский пессарий удаляется из влагалища.
В целом, при своевременной диагностике и лечении в подавляющем большинстве случаев удается доносить беременность и родить здорового ребенка
Многоплодная беременность
Первым и самым важным пунктом в начале каждой беременности, а особенно многоплодной, является консультация врача акушера-гинеколога, во время которой подтверждается факт многоплодия, определяется срок, проводится общий и гинекологический осмотр, также составляется план дальнейших обследований, осмотров, и даются рекомендации по образу жизни, питанию, назначаются необходимые витамины и лекарственные препараты (при необходимости).
Кратность посещения врача акушера-гинеколога беременной женщиной с нормально протекающей беременностью монохориальной двойней составляет в среднем 12 раз, дихориальной двойней - 7 раз. Оптимальным временем первого визита к врачу является 1-й триместр беременности (до 10 недель).
Беременным с многоплодием рекомендуется дополнительная нутритивная поддержка в целях обеспечения повышенной потребности в энергии, белке, углеводах, жирах и микронутриентах. Следует четко соблюдать все рекомендации врача, своевременно проходить плановое обследование, соблюдать рекомендации по правильному образу жизни во время беременности, а именно:
• избегать работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время и работы, вызывающей усталость,
• избегать физических упражнений, которые могут привести к травме живота, падениям, стрессу: занятий контактными видами спорта, различных видов борьбы, видов спорта с ракеткой и мячом, подводного погружения,
• быть достаточно физически активной, ходить, делать физическую зарядку для беременных в течение 20-30 минут в день (при отсутствии жалоб и противопоказаний),
• при путешествии в самолете, особенно на дальние расстояния, одевать компрессионный трикотаж на время всего полета, ходить по салону, получать обильное питье, исключить алкоголь и кофеин,
• при путешествии в автомобиле использовать специальный трехточечный ремень безопасности,
• правильно и регулярно питаться: потреблять пищу достаточной калорийности с оптимальным содержанием белка, витаминов и минеральных веществ, с обязательным включением в рацион овощей, мяса, рыбы, бобовых, орехов, фруктов и продуктов из цельного зерна,
•помимо сбалансированного рациона, необходимо помнить о профилактики анемии с 18-20 недель (диета, основанная на потреблении продуктов питания, обогащенных железом и/или препаратов железа),
• контролировать прибавку массы тела (в зависимости от исходного индекса массы тела), не менее 18-20кг за беременность,
• ограничить потребление кофеина менее 300 мг/сутки (1,5 чашки эспрессо по 200 мл или 2 чашки капучино/лате/американо по 250 мл, или 3 чашки растворимого кофе по 250 мл),
• если Вы курите, постараться бросить курить или снизить число выкуриваемых в день сигарет,
• избегать приема алкоголя во время беременности, особенно в первые 3 месяца.
Немаловажным для беременной женщины является ее эмоциональный фон. На всем протяжении беременности Вам нужно избегать стрессовых ситуаций и эмоциональных переживаний.
Половые контакты во время беременности не запрещены при Вашем нормальном самочувствии. В случае болей, дискомфорта, появлении кровянистых выделений при половых контактах, а также при появлении зуда, жжения во влагалище необходимо прекратить половые контакты и обратиться к врачу.
Также Вы должны обратиться к врачу при появлении следующих жалоб:
• рвота>5 раз в сутки, • потеря массы тела> 3 кг за 1 -1,5 недели,
• повышение артериального давления > 135/90 мм рт. ст.,
• проблемы со зрением, такие как размытие или мигание перед глазами, • сильная головная боль, • боль внизу живота любого характера (ноющая, схваткообразная, колющая и др.),
• эпигастральная боль (в области желудка),
• отек лица, рук или ног,
• появление кровянистых или обильных жидких выделений из половых путей,
• лихорадка более 37,5,
• резкое увеличение размеров живота, резкий набор массы тела
• отсутствие или изменение шевелений плода на протяжении более 12 часов (после 20 недель беременности).
Если у Вас резус-отрицательная кровь, то Вашему мужу желательно сдать анализ на определение резус-фактора. При резус-отрицательной принадлежности крови мужа Ваши дальнейшие исследования на выявления антирезусных антител и введение антирезусного иммуноглобулина не потребуются.
При многоплодии родоразрешение осуществляется по акушерским показаниям, то есть самостоятельные роды не противопоказаны, а желательны. Но сроки и методы родоразрешения у каждой конкретной женщины определяются индивидуально, так как роды следует провести раньше 40 недель, из-за повышенного риска осложнений, как со стороны плодов, так и будущей матери. В зависимости от состояния родовых путей врач может предложить и обсудить с Вами тот или иной метод подготовки родовых путей и индукции родов.
В родовспомогательном учреждении Вам подробно расскажут и помогут наладить лактацию, так как грудное вскармливание крайне важно для новорожденных.
Недостаточный рост плода
Беременная женщина или будущие родители должны получать подробную информацию и обширные консультации по поводу ЗРП как осложнения беременности и индивидуального течения и последствий ЗРП. Матери / будущим родителям также следует сказать, что ребенок может быть конституционально маленьким, что может приводить к увеличению перинатальной заболеваемости. Эти беседы должны проводиться междисциплинарной командой, в которую входят специалист по дородовой медицине / акушер и неонатолог. В зависимости от выявленной у плода патологии, следует также консультироваться с врачами - педиатрами и специалистами по медицинской генетике. Помимо информации о возможных причинах, следует также предоставить информацию о краткосрочных и долгосрочных последствиях, риске рецидива и, в зависимости от случая, возможных диагностических исследованиях. Индивидуальные медицинские, психологические и социальные вопросы беременной женщины или будущих родителей о диагнозе должны быть обсуждены во время всесторонней междтсциплинарной медицинской консультации. Все необходимые решения должны приниматься в рамках совместного процесса принятия решений. Наиболее важные результаты информационных и консультационных сессий должны быть документированы протоколами перинатального консилиума.
Нормальная беременность
Беременность – это физиологический процесс, происходящий в организме женщины и заканчивающийся рождением ребенка.
Первым и самым важным пунктом в начале беременности является консультация врача акушера-гинеколога, во время которой подтверждается факт беременности и определяется ее срок, проводится общий и гинекологический осмотр, также составляется план дальнейших обследований, осмотров, и даются рекомендации по образу жизни, питанию, назначаются необходимые витамины и лекарственные препараты (при необходимости).
Кратность посещения врача акушера-гинеколога беременной женщиной с нормально протекающей беременностью составляет от 7 до 10 раз. Оптимальным временем первого визита к врачу является 1-й триместр беременности (до 10 недель).
Вы должны четко соблюдать все рекомендации врача, своевременно проходить плановое обследование, соблюдать рекомендации по правильному образу жизни во время беременности, а именно:
-избегать работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время и работы, вызывающей усталость,
-избегать физических упражнений, которые могут привести к травме живота, падениям, стрессу: занятий контактными видами спорта, различных видов борьбы, видов спорта с ракеткой и мячом, подводного погружения,
-быть достаточно физически активной, ходить, делать физическую зарядку для беременных в течение 20-30 минут в день (при отсутствии жалоб и противопоказаний),
-при путешествии в самолете, особенно на дальние расстояния, одевать компрессионный трикотаж на время всего полета, ходить по салону, получать обильное питье, исключить алкоголь и кофеин,
-при путешествии в автомобиле использовать специальный трехточечный ремень безопасности,
-сообщить врачу о планируемой поездке в тропические страны для проведения своевременной вакцинации,
-правильно и регулярно питаться: потреблять пищу достаточной калорийности с оптимальным содержанием белка, витаминов и минеральных веществ, с обязательным включением в рацион овощей, мяса, рыбы, бобовых, орехов, фруктов и продуктов из цельного зерна,
-избегать использования пластиковых бутылок и посуды, особенно при термической обработке в ней пищи и жидкости, из-за содержащегося в ней токсиканта бисфенола А,
-ограничить потребление рыбы, богатой метилртутью (например, тунец, акула, рыбамеч, макрель), снизить потребление пищи, богатой витамином А (говяжей, куриной утиной печени и продуктов из нее),
-ограничить потребление кофеина менее 300 мг/сутки (1,5 чашки эспрессо по 200 мл или 2 чашки капучино/лате/американо по 250 мл, или 3 чашки растворимого кофе по 250 мл),
-избегать употребления в пищу непастеризованное молоко, созревшие мягкие сыры, паштеты, плохо термически обработанную пищу,
-если Вы курите, постараться бросить курить или снизить число выкуриваемых в день сигарет,
-избегать приема алкоголя во время беременности, особенно в первые 3 месяца.
Немаловажным для беременной женщины является ее эмоциональный фон. На всем протяжении беременности Вам нужно избегать стрессовых ситуаций и эмоциональных переживаний.
Половые контакты во время беременности не запрещены при Вашем нормальном самочувствии. В случае болей, дискомфорта, появлении кровянистых выделений при половых контактах, а также при появлении зуда, жжения во влагалище и белей необходимо прекратить половые контакты и обратиться к врачу.
Также Вы должны обратиться к врачу при появлении следующих жалоб:
-рвота> 5 раз в сутки,
-потеря массы тела> 3 кг за 1-1,5 недели,
-повышение артериального давления> 120/80 мм рт. ст.,
-проблемы со зрением, такие как размытие или мигание перед глазами, сильная головная боль,
-боль внизу живота любого характера (ноющая, схваткообразная, колющая и др.),
-эпигастральная боль (в области желудка),
-отек лица, рук или ног,
-появление кровянистых или обильных жидких выделений из половых путей,
-лихорадка более 37,5,
-отсутствие или изменение шевелений плода на протяжении более 12 часов (после 20 недель беременности).
Если у Вас резус-отрицательная кровь, то Вашему мужу желательно сдать анализ на определение резус-фактора. При резус отрицательной принадлежности крови мужа Ваши дальнейшие исследования на выявления антирезусных антител и введение антирезусного иммуноглобулина не потребуются.
Начиная со второй половины беременности, Вам рекомендуется посещать курсы для будущих родителей, где Вам будут даны ответы на возникающие во время беременности вопросы.Патологическое прикрепление плаценты (предлежание и врастание плаценты)
Врастание плаценты – это осложнение беременности, при котором плацента достаточно плотно фиксируется к стенке матки или же врастает в нее.
В норме в конце родов плацента отделяется от стенки матки и рождается (т.н. рождение последа). При патологическом прикреплении плаценты ее чрезмерная фиксация к стенке матки нарушает процесс отделения плаценты, приводит к ее задержке в полости матки и развитию осложнений, самыми опасными из которых являются послеродовое кровотечение, удаление матки.
Предлежание плаценты - это осложнение беременности, при котором плацента располагается низко относительно внутреннего зева, что может быть следствием кровотечений, как на протяжении беременности, так и в родах.
Врастание, предлежание плаценты являются абсолютным показанием к оперативному родоразрешению путем кесарева сечения. Кесарево сечение при врастании плаценты выполняется в 34-36 недель беременности, при предлежании в 37-39 недель беременности. Для родоразрешения Вас заблаговременно госпитализируют в акушерский стационар 3 уровня. В случае начала родовой деятельности, разрыва плодных оболочек до предполагаемой даты родоразрешения, кровотечения, Вам необходимо срочно вызвать бригаду скорой помощи для госпитализации в акушерский стационар. В стационаре Вам будет выполнен необходимый перечень лабораторных и инструментальных исследований в зависимости от акушерской ситуации. При плановой госпитализации Вы будете должны отказаться от приема пищи за 8 часов, и прозрачных жидкостей – за 2 часа до планируемого родоразрешения. К прозрачным жидкостям относятся вода, фруктовый сок без мякоти, газированные напитки, чай и кофе.
Перед операцией Вас проконсультируют врач-акушер-гинеколог и врач-анестезиолог-реаниматолог. Вы будете обязаны сообщить врачам обо всех известных Вам проблемах, связанных с Вашим здоровьем, наследственностью, аллергических реакциях, индивидуальной непереносимостью лекарственных препаратов и продуктов питания, а также о курении табака, злоупотреблении алкоголем или наркотическими препаратами в настоящее время и в прошлом. Врач-анестезиолог-реаниматолог выберет наиболее подходящий для Вас вид обезболивания во время операции. Перед операцией Вам будет необходимо надеть на ноги компрессионный трикотаж для профилактики тромбоэмболических осложнений, который Вы будете носить на протяжении всего послеоперационного периода. Вы будете должны удалить волосы с области предполагаемого разреза (промежность, лобок, нижняя часть живота). Также перед операцией Вам проведут антибиотикопрофилактику для снижения риска гнойно-воспалительных послеоперационных осложнений. При необходимости перед операцией Вам могут провести дополнительные методы исследования – цистоскопия, стентирование мочевого пузыря. С целью снижения объема кровопотери, перед операцией могут быть проведены эндоваскулярные методы гемостаза.
Так как врастание плаценты связано с риском удаления матки, перед операцией Вы подпишите согласие на операцию по удалению матки при невозможности ее сохранения.
В операционной Вам установят внутривенный катетер и мочевой катетер на время и первые часы после операции. В процессе оперативного вмешательства, при необходимости, Вам может быть проведено ультразвуковое исследование для уточнения хирургической тактики. Вы должны быть осведомлены, что во время операции могут возникнуть различные осложнения, которые могут потребовать дополнительных вмешательств (перевязка сосудов, оставление плаценты in situ, ушивание дефекта мочевого пузыря, мочеточников) и переливания донорской крови и ее компонентов (плазмы, эритроцитарной массы, тромболейкомассы), а также других белоксодержащих препаратов. После ознакомления Вы должны подписать согласие на проведение данных манипуляций. В процессе операции, с целью снижения риска послеродового кровотечения, Вам будет установлен внутриматочный баллон, который будет извлечен через 6 часов после окончания операции.
В послеоперационном периоде Вы будете переведены в палату интенсивной терапии на необходимое время в зависимости от Вашего состояния. В послеоперационном периоде Вам продолжат обезболивание, будет предложена ранняя активизация для снижения риска послеоперационных осложнений: раннее присаживание в кровати и вставание, обычно, в 1-е сутки после родов.
Прием прозрачных жидкостей возможен сразу после родоразрешения, прием пищи – через несколько часов после родов.
Удаление шовного материала проводится в стационаре или после выписки в случае необходимости, так как в ряде случаев практикуется применение рассасывающегося шовного материала.
После выписки из стационара Вы должны будете соблюдать лечебно-охранительный режим на протяжении первых месяцев: ограничение подъема тяжестей (>5 кг), воздержание от половой жизни, а при ее возобновлении – использование методов контрацепции по рекомендации Вашего лечащего врача-акушера-гинеколога, ограничение физической нагрузки. Вы должны будете посетить Вашего лечащего врача-акушера-гинеколога через 1- 1,5 месяца после родоразрешения. Планирование следующей беременности, учитывая наличие у Вас рубца на матке, рекомендовано не ранее чем через 1 год после родоразрешения после контрольного УЗИ с оценкой состояния рубца.
Вы должны знать, что кесарево сечение является достаточно безопасной операцией, однако возможны осложнения во время ее проведения и в послеоперационном периоде:
· Очень часто - повторное кесарево сечение при последующих родоразрешениях (1 случай на каждые 4 операции).
· Часто - боль в ране и дискомфорт в животе в первые несколько месяцев после операции (9 случаев на каждые 100 операций).
· Часто - повторная госпитализация, послеродовая инфекция (5-6 случаев на 100 операций).
· Часто – травмы плода, например, рассечение кожи скальпелем (2 случая на 100 операций).
· Не часто - повторная операция в послеоперационном периоде, госпитализация в отделение интенсивной терапии (5-9 случаев на 1000 операций).
· Не часто - разрыв матки в последующей беременности/родах, предлежание и врастания плаценты, кровотечение (1-8 случаев на 1000 операций).
· Редко - тромботические осложнения, повреждения мочевого пузыря, повреждение мочеточника во время операции (1-5 случаев на 1000 операций).
· Очень редко - смерть (1 женщина на 12 000 операций).
Также Вы должны быть осведомлены, что наличие рубца на матке может в дальнейшем снизить Вашу фертильность (способность к зачатию и деторождению). Также Вы должны знать, что после оперативного родоразрешения чаще, чем после родов через естественные родовые пути, отмечается снижение лактации.
Форма согласия на операцию:
Рекомендованная форма согласия на операцию при предлежании/врастании плаценты должна содержать следующие пункты:
- описание рисков, связанных с врастанием плаценты (массивная кровопотеря, необходимость переливания элементов крови, повреждение мочевого пузыря, мочеточников, соседних органов и структур, гистерэктомия),
- гнойно-септических и тромбоэмболических осложнений
- согласие на дополнительные вмешательства при массивной кровопотери (эмболизация, перевязка сосудов, оставление плаценты in situ гистерэктомия) и других осложнениях (ушивание дефекта мочевого пузыря, мочеточников), переливание крови и форменных элементов.
Преэклампсия. Эклампсия.
Среди гипертензивных состояний во время беременности, частота которых варьирует от 2% до 30%, преэклампсия (ПЭ) наблюдается в 2-5% беременностей и вносит весомый вклад в драматические осложнения во время беременности, а также краткосрочные и отдаленные отрицательные последствия на дальнейшее качество жизни женщины и ее ребенка. Так, ПЭ по сей день остается одной из основных причин материнской, перинатальной и младенческой смертности и заболеваемости во всем мире.
Чтобы уменьшить риск развития ПЭ во время беременности будущей матери необходимо тщательно обследоваться у врача-терапевта, при необходимости - у врач-кардиолога и врача-нефролога. При выявлении повышенного артериального давления оказан подбор антигипертензивных препаратов, а в цикле зачатия - переход на прием препаратов, разрешенных во время беременности. С наступлением беременности нужно систематически контролировать артериальное давление один-два раза в сутки и записывать его показатели в дневник.
Если Вы относитесь к группе высокого риска ПЭ (наличие ПЭ в анамнезе) или определение высокого риска ПЭ по данным скрининга 1 -го триместра, Вам показан прием препаратов для профилактики ПЭ с 16 до 36 недель беременности.
Тщательное наблюдение у специалистов, внимательное отношение к своему состоянию и состоянию ребенка, позволит избежать многих проблем и успешно доносить беременность до доношенного срока. Если все же имело место какое-либо осложнение беременности, связанное с повышением артериального давления, особенно, если пришлось досрочно завершить беременность, то после родов необходимо обратиться к врачу-терапевту для обследования и реабилитации, направленной на улучшение качества жизни.Привычный выкидыш
Если у партнеров прерывается 2 и более беременности в сроках до 22 недель, то врачи называют эту патологию привычным выкидышем (ПВ). Среди всех пар ПВ встречается с частотой 3-5%. Вероятность выкидыша увеличивается с возрастом женщины и с возрастанием числа прервавшихся беременностей. Так, после первого выкидыша шансы успешного вынашивания беременности составляет около 85%, а после 3 неудач падает до 38-50% в зависимости от возраста и наличия родов в анамнезе.
Здоровый образ жизни, отказ от курения и избыточного употребления алкоголя, правильное питание, нормальная масса тела увеличивают вероятность успешного вынашивания беременности.
Потребление алкоголя и кофеина (более 5 чашек в день) может отрицательно влиять на возможность наступления и вынашивания беременности.
Во время беременности потребление кофеина более 200-300 мг (2-3 чашки) увеличивает риск самопроизвольных выкидышей, но не влияет на риск врожденных аномалий плода. Обследование для выявления причин ПВ проводят в поликлинике, женщине необходимо обратиться к врачу-акушеру-гинекологу. Если будет необходимость, врач-акушер-гинеколог направит пациентку к другим специалистам: врачу-эндокринологу, врачу-дерматовенерологу, врачу-терапевту, врачу-генетику.
Обследование вне беременности включает:
-беседу с врачом для оценки жалоб и данных о характере менструаций, ранее перенесенных заболеваниях, предшествующем лечении, обстоятельствах при которых произошло самопроизвольное прерывание беременности;
-исследование на наличие инфекций, передаваемых половым путем;
-определение аутоиммунных маркеров;
-оценку матки и ее придатков по данным ультразвукового обследования (размеры и форма матки, длина шейки матки, количество фолликулов в яичниках);
-оценку уровня гормонов.
Обследование мужчины начинают с анализа спермы. Дальнейший перечень обследования определяет врач-уролог.
По результатам обследования врач может назначить лечение, дать советы по правильному образу жизни, особенностям питания.
Обследование занимает 1-2 месяца. По результатам обследования врач назначает лечение.
При выявлении патологии в полости матки (полипы, подслизистые миомы, синехии, перегородка в матке) необходимо проведение хирургической гистероскопии с лапароскопической ассистенцией. Хирургическое лечение способствует устранению препятствий в полости матки для прикрепления плодного яйца и способствует успешному течению беременности. При наступлении беременности самым частым осложнением, является угрожающий выкидыш, который проявляется болями и кровянистыми выделениями из влагалища. При возникновении данного осложнения необходимо срочно обратиться к врачу. Врач проведет осмотр и ультразвуковое исследование для определения клинической ситуации, при необходимости предложит Вам госпитализацию в стационар. Если срок беременности более 10 недель и кровянистые выделения из влагалища обильные, необходимо вызвать скорую медицинскую помощь и Вас госпитализируют в стационар в экстренном порядке.
В 12 недель беременности Вам предложат провести скрининг первого триместра. Этот метод имеет очень важное значение у женщин с ПВ, так как позволяет получить информацию о развитии плода, длине шейки матки, а также возможных рисках осложнений во время беременности. Исходя из результатов скрининга, Вам могут предложить консультацию врача-генетика для решения вопросов о необходимости пренатальной диагностики.
Очень важно регулярно посещать врача во время беременности, выполнять назначения, касающиеся обследования и приема лекарственных препаратов. При необходимости, в случае укорочения шейки матки, Вам могут предложить зашивание шейки матки или введение во влагалище акушерского пессария. Эти мероприятия безопасны и направлены на пролонгирование беременности.
При соблюдении рекомендаций и регулярном наблюдении у Вас есть все шансы родить доношенного и здорового ребенкаРезус-отрицательная кровь и беременность
Если у Вас отрицательный резус-фактор, то необходимо определить резус-фактор Вашего мужа/партнера. Если Ваш партнер также имеет отрицательный резус-фактор, то Вам больше не потребуется сдавать какие-либо дополнительные анализы во время беременности и вводить лекарственные препараты, так как Ваш ребенок тоже резусотрицательный, и резус-иммунизация в Вашем случае не случится.
Если Ваш муж/партнер резус-положительный, или Вы не знаете, какой у него резусфактор, то в 12 недель беременности можно провести исследование по определению резус-фактора плода по крови матери. Если резус-фактор плода отрицательный, то сдавать какие-либо дополнительные анализы во время беременности и вводить лекарственные препараты не надо.
В случае, если Вы не провели неинвазивное определение резус-фактора плода, и Ваш муж/партнер резус-положительный, или Вы не знаете, какой у него резус-фактор, или если тест определил положительный резус-фактор плода, то Вам будет назначено исследование на наличие в крови резус-антител при 1-м визите, в 18 недель и в 28 недель беременности. В 28 недель при отсутствии у Вас резус-антител Вам предложат провести профилактику резус-изоиммунизации.
После родов будет проведено определение резус-фактора Вашего ребенка и, в случае, если он резус-положительный, а у Вас нет резус-изоиммунизации, Вам повторно будет назначено лечение.
Если во время беременности у Вас возникнут осложнения, которые будут требовать применения инвазивных медицинских вмешательств (наложение швов на шейку матки, амниоцентез, аспирации ворсин хориона и др.), Вам будет назначено дополнительное лечение. Вы можете задать все интересующие Вас вопросы врачу, ведущему Вашу беременность. Если во время беременности у Вас будут выявлены резус-антитела, то Вам предложат пройти специальное ультразвуковое обследование для диагностики анемии плода. Исследование, которое называется ультразвуковая допплерография, будет проводиться неоднократно для проверки состояния плода, так как оно может изменяться при прогрессировании резус-конфликта. Если по данным ультразвуковой допплерографии у плода будут выявлены признаки анемии, то Вас направят в учреждение, где есть возможность провести внутриутробное переливание крови плоду – специальное вмешательство под ультразвуковым контролем и местным обезболиванием. Целью переливания крови плоду является поддержка нормального уровня гемоглобина у плода и предотвращение развития у него тяжелой анемии к моменту родоразрешения. Подобные процедуры часто требуется повторять, чтобы достичь желаемого эффекта.
Вам объяснят особенности Вашего случая и возможные риски, как от проведения процедуры переливания крови плоду, так и от выжидательной тактики. Вопросы, связанные со сроками родоразрешения, решаются в зависимости от состояния плода и акушерской ситуации.Рубец на матке
МОЖЕТ ЛИ ЖЕНЩИНА РОДИТЬ ЧЕРЕЗ ЕСТЕСТВЕННЫЕ РОДОВЫЕ ПУТИ ПОСЛЕ ПРЕДШЕСТВУЮЩЕГО КЕСАРЕВА СЕЧЕНИЯ?
Достаточно много женщин, которые в прошлом рожали путем операции кесарева сечения, могут родить ребенка через естественные родовые пути, без риска для своего здоровья. Попытки влагалищных родов после предшествующего кесарева сечения имеют высокую частоту успешных родов через естественные родовые пути и много преимуществ перед плановым повторным кесаревым сечением. В случаях, когда попытка влагалищных родов оказьтается неудачной, проводят повторное кесарево сечение. К сожалению, наличие определенных проблем со здоровьем или особенности течения беременности и предстоящих родов, делают попытку влагалищных родов при наличии рубца на матке, у некоторых женщин слишком рискованной - в таком случае пациентке будет рекомендовано проведение повторного кесарева сечения.
КАКИЕ ПРЕИМУЩЕСТВА И КАКИЕ РИСКИ ИМЕЮТ ВЛАГАЛИЩНЫЕ РОДЫ ПОСЛЕ ПРЕДШЕСТВУЮЩЕГО КЕСАРЕВА СЕЧЕНИЯ?
Существует несколько преимуществ родов через естественные родовые пути при наличии рубца на матке в сравнении с повторным кесаревым сечением: уменьшение кровопотери, отсутствие послеоперационной раны и снижение риска возникновения инфекции, отсутствие рисков, связанных с хирургическим вмешательством и анестезиологическим обеспечением, более короткая длительность госпитализации, менее болезненные ощущения. При последующих беременностях снижается риск таких осложнений как предлежание плаценты и врастание плаценты в стенку матки. Попытка влагалищных родов с рубцом на матке после кесарева сечения завершается удачно в 75% случаев. В целом влагалищные роды являются безопасным методом рождения ребенка у пациенток с кесаревым сечением в анамнезе. Однако в ряде случаев попытка влагалищных родов с рубцом на матке после кесарева сечения завершается кесаревым сечением при возникновении определенных акушерских ситуаций. Разрыв матки возникает в 0,2 - 0,7% случаев влагалищных родов с рубцом на матке после кесарева сечения.
ЧТО НЕОБХОДИМО ЗНАТЬ БЕРЕМЕННОЙ ЖЕНЩИНЕ?
Возможность проведения попытки влагалищных родов с рубцом на матке после кесарева сечения в каждом конкретном случае определяет врач. Медицинская документация (выписка), которую пациентка получила после предшествующего кесарева сечения, может помочь врачу в определении возможности попытки влагалищных родов с рубцом на матке после предшествующего кесарева сечения в данном конкретном случае. Спонтанное начало родов повышает шансы удачной попытки влагалищных родов при рубце на матке после операции кесарева сечения. Родовозбуждение и родостимуляция не противопоказаны, но сопровождается увеличением риска неудачи при попытке влагалищных родов с рубцом на матке после предшествующего кесарева сечения.
Угрожающий выкидыш (самопроизвольный аборт)
Ранние потери – наиболее частое осложнение беременности, оно встречается в 15-20% случаев от числа всех наступивших беременностей. В настоящее время методы обследования настолько чувствительны и точны, что позволяют установить факт беременности на очень раннем сроке, до появления плодного яйца в полости матки или за ее пределами. При появлении во время беременности таких симптомов, как интенсивная боль внизу живота, в пояснице, в плече или кровотечения из половых путей необходимо срочно обратиться к врачу. Врач проведет обследование, включающее анализы крови и ультразвуковое исследование для того, чтобы установить локализацию плодного яйца (в полости матки или вне ее) и жизнеспособность эмбриона. Иногда для того, чтобы поставить правильный диагноз требуется наблюдение, так как четко установить локализацию или жизнеспособность эмбриона при первом осмотре не представляется возможным. В этом случае врач может предложить Вам госпитализацию (при подозрении на внематочную беременность или при сильном кровотечении) или наблюдение в домашних условиях при отсутствии обильных кровяных выделений. Согласно рекомендациям врача в ряде случаев необходимо несколько раз сдавать анализ крови на β-ХГЧ с интервалом в 48 часов, чтобы выяснить, развивается ли беременность. После того, как плодное яйцо будет обнаружено в полости матки, Вам могут предложить повторное УЗИ для оценки жизнеспособности эмбриона.
Врач может рекомендовать Вам прием препаратов, способствующих вынашиванию беременности, но если беременность сохранить все же не удалось, то в большинстве случаев причиной являются нарушения в развитии плода (изменения числа хромосом или аномалии в развитии плода). Обычно такая ситуация не повторяется в будущем, однако, если это у Вас уже не первая потеря беременности, Вам предложат пройти специальное обследование для выявления факторов риска и причин потерь беременности.
При неразвивающейся беременности или неполном выкидыше существует несколько вариантов эвакуировать погибшее плодное яйцо из полости матки. Одна тактика называется выжидательной, когда Вы ждете полного выкидыша 7-14 дней, после чего выполняется УЗИ. Если в процессе ожидания начинается сильное кровотечение, Вы должны немедленно обратиться в медицинскую организацию, причем предусмотреть возможность сделать это круглосуточно.
Другая тактика состоит в медикаментозном прерывании погибшей беременности. В этом случае после проведения обследования врач выдаст Вам таблетки, под действием которых ускоряется процесс выкидыша и минимизируется кровопотеря. При этом Вас могут беспокоить боли (можно выпить обезболивающий препарат) и возможно повышение температуры тела до субфебрильных цифр.
И, наконец, третий метод – хирургический. Он является предпочтительным, если у Вас низкий гемоглобин, большая потеря крови, воспалительный процесс или нет возможности быстро и круглосуточно обратиться в медицинскую организацию, например, в виду его удаленности от места Вашего проживания. На период проведения процедуры Вас госпитализируют (в стационар или в стационар одного дня) и используя один из методов обезболивания хирург опорожнит полость матки одним из способов – вакуум прибором или специальными хирургическими инструментами. Вы можете обсудить тот или иной метод прерывания неразвивающейся беременности с врачом после установления факта ранней потери беременности.
После хирургического лечения может понадобиться назначение антибактериального препарата и обезболивания. После прерывания беременности не рекомендуется заниматься сексом в течение 2 недель, далее необходимо использовать методы контрацепции в течение нескольких месяцев. Вы можете задать все интересующие Вас вопросы о планировании следующей беременности врачу акушеру-гинекологу.Затрудненные роды
Затрудненные роды [дистоция] вследствие предлежания плечика
Что такое дистоция плечиков плода?
Дистоция – это состояние, которое может произойти во время естественных родов. При дистоции плечиков ребенок застревает позади лонной кости таза матери, во время движения по родовым путям. Это приводит к затруднению рождения туловища плода после того, как головка уже родилась. Плечевая дистоция – это чрезвычайная ситуация, которую нужно быстро лечить.
Можно ли предсказать дистоцию плечиков плода?
Обычно нет. Но медицинский персонал знает, что плечевая дистоция более вероятна, когда ребенок крупных размеров. Женщины с диабетом и женщины с избыточной массой тела чаще рожают крупных детей. Это также чаще случается у женщин, у которых уже была дистоция плечиков в предыдущих родах. Но чаще всего дистоция плечиков происходит по неизвестным причинам. В связи с этим нет эффективного способа ее предотвращения.
Каковы симптомы?
Во время родов врач или акушерка видят, что плечи ребенка не рождаются, как ожидалось, после того как головка ребенка родилась.
Как лечится?
Как только Ваш врач или акушерка увидят, что случилась дистоция плечиков, то сразу рекомендуют Вам прекратить тужиться на некоторое время. Затем они будут применять разные приемы, чтобы помочь родиться ребенку.
Возможные приемы помощи:
-Сгибание ног в тазобедренных суставах и приведение бедер к животу, чтобы увеличить угол наклона таза и таким образом пространство для ребенка.
-Давление на живот около лона со стороны спинки ребенка, чтобы столкнуть зацепившееся плечико с лона.
-Манипуляции со стороны влагалища, для помощи в рождении ребенка.
Какие осложнения могут возникнуть?
Наиболее частыми осложнениями, которые могут возникнуть у ребенка, являются:
-Перелом костей руки или ключицы.
-Повреждение нервов - если шея ребенка растягивается слишком сильно, нервы вокруг плеча могут быть повреждены. Это может вызвать слабость руки и затруднить ее движение. Врачи иногда используют термин "паралич Эрба" для этого типа травмы.
Самое частое осложнение, которое может случиться у матери — это кровотечение из разрывов мягких тканей родовых путей, более тяжелые осложнения случаются очень редко.
Индукция родов
Неудачная попытка стимуляции родов (подготовка шейки матки к родам и родовозбуждение)
Что такое преиндукция и индукция родов?
Преиндукция родов, иначе говоря, подготовка шейки матки к родам - мероприятия, направленные на «созревание» шейки матки при отсутствии или недостаточной ее готовности к родам. Индукция родов, то есть родовозбуждение - индуцирование родовой деятельности при достижении зрелости родовых путей с целью родоразрешения через естественные родовые пути.
При каких ситуациях проводится?
Если Вам предложена процедура подготовки шейки матки к родам или родовозбуждение, это означает, что дальнейшее пролонгирование Вашей беременности является нецелесообразным, имеет определенные риски для Вас и здоровья Вашего будущего ребенка, а в ряде ситуаций является жизнеугрожающим. Таким образом, преиндукция и индукция родов проводятся в случае, если потенциальные риски от пролонгирования Вашей беременности превышают пользу.
Как проводится?
Существуют медикаментозные и немедикаментозные методы преиндукции/индукции родов. К медикаментозным методам относится пероральный прием таблетки, содержащей Мифепристон, введение в шейку матки геля с Динопростоном и внутривенное введение Окситоцина. Немедикаментозные методы направлены на механическое воздействие на шейку матки (гигроскопические расширители, дилатационные катетеры), при помощи которого происходит ее раскрытие, укорочение, или же на начало схваток путем вскрытия плодного пузыря при достижении полноценной зрелости шейки матки.
Что влияет на принятие решения - преиндукция или индукция?
Возможно использование медикаментозного или немедикаментозного метода, а также комбинации данных методов. Врач подберет наиболее рациональный и безопасный метод подготовки для Вас, ориентируясь на существующие показания, противопоказания, факторы риска, готовность Вашего организма и запаса времени.
Имеются ли противопоказания?
Да, к каждому из методов преиндукции и индукции родов имеется ряд противопоказаний, например, некоторые соматические заболевания, аллергические реакции, осложнения беременности и др. Для Вас будет выбран наиболее безопасный, но в то же время эффективный метод.
Возможно проведение в амбулаторных условиях?
В настоящее время в РФ данные мероприятия проводятся в стационаре. Возможно проведение в амбулаторных условиях в рамках научного исследования, о котором Вы будете осведомлены.
Сколько времени занимает?
Индивидуально, с учетом показаний и готовности Ваших родовых путей (от 3-4 часов до нескольких дней).
Влияют ли данные мероприятия на состояние плода?
На сегодняшний день не обнаружено связи между преиндукцией или индукцией родов и нарушением состояния плода. Несмотря на это, в обязательном порядке будет проводиться оценка состояния Вашего ребенка до начала данных мероприятий, в процессе подготовки к родам и на протяжении родоразрешения.
Возможно ли грудное вскармливание?
После любого метода (медикаментозного и немедикаментозного) подготовки к родам Вы сможете кормить ребенка. Также данные мероприятия не влияют на количество и состав грудного молока.Инфекции амниотической полости и плодных оболочек
Инфекции амниотической полости и плодных оболочек (хориоамнионит)
Что такое хориамнионит?
Хориоамнионит представляет собой инфекцию, в результате которой возникает воспаление плодных оболочек, околоплодных вод, плаценты, децидуальной ткани и плода.
Каковы причины развития хориамнионита?
Хориоамнионит развивается вследствие проникновения микробов восходящим путем (из влагалища) или гематогенным путем (из хронических очагов инфекции).
Какие клинические проявления хониоамнионита?
Хориоамнионит проявляется в виде повышения температуры тела, болью в области матки, гнойными или сукровичными выделениями из влагалища.
Каковы осложнения при хориоамнионите?
При хориоамнионите могут возникнуть акушерские осложнения в виде дисфункции родовой деятельности, послеродового гипотонического кровотечения, эндометрита, перитонита, септических осложнений у матери и новорожденного.
Как лечится хориоамнионит?
Основным методом лечения является назначение антибактериальной терапии и родоразрешение.
Что делать в случае выявления признаков хориоамнионита?
Немедленно позвоните своему врачу, если у Вас появились какие-либо из следующих признаков: повышение температуры тела более 38оС, учащение пульса, изменение характера выделений из влагалища, болезненность матки, нарушение двигательной активности плода.Кесарево сечение
У Вас были выявлены показания для оперативного родоразрешения путем операции кесарева сечения. Кесарево сечение является распространенной операцией и выполняется в 25-30% всех родоразрешений. Обычно (при отсутствии особых показаний) кесарево сечение выполняется в 39-40 недель беременности.
Для родоразрешения Вас заблаговременно госпитализируют в акушерский стационар. В случае начала родовой деятельности или разрыва плодных оболочек до предполагаемой даты родоразрешения, Вам необходимо срочно вызвать бригаду скорой помощи для госпитализации в акушерский стационар.
В стационаре Вам будет выполнен необходимый перечень лабораторных и инструментальных исследований в зависимости от акушерской ситуации. При плановой госпитализации Вы будете должны отказаться от приема пищи за 8 часов, и прозрачных жидкостей - за 2 часа до планируемого родоразрешения. К прозрачным жидкостям относятся вода, фруктовый сок без мякоти, газированные напитки, чай и кофе.
Перед операцией Вас проконсультируют врач-акушер-гинеколог и врач-анестезиолог-реаниматолог. Вы будете обязаны сообщить врачам обо всех известных Вам проблемах, связанных с Вашим здоровьем, наследственностью, аллергических реакциях, индивидуальной непереносимостью лекарственных препаратов и продуктов питания, а также о курении табака, злоупотреблении алкоголем или наркотическими препаратами в настоящее время и в прошлом. Врач-анестезиолог-реаниматолог выберет наиболее подходящий для Вас вид обезболивания во время операции. Перед операцией Вам будет необходимо надеть на ноги компрессионный трикотаж для профилактики тромбоэмболических осложнений, который Вы будете носить на протяжении всего послеоперационного периода. Вы будете должны удалить волосы с области предполагаемого разреза (промежность, лобок, нижняя часть живота). Также перед операцией Вам проведут антибиотикопрофилактику для снижения риска гнойно-воспалительных послеоперационных осложнений.
В операционной Вам установят внутривенный катетер и мочевой катетер на время и первые часы после операции.
Вы должны быть осведомлены, что во время операции могут возникнуть различные осложнения, которые могут потребовать дополнительных вмешательств и переливания препаратов, влияющих на кроветворение и кровь.
В послеоперационном периоде Вы будете переведены в палату интенсивной терапии на необходимое время в зависимости от Вашего состояния. В послеоперационном периоде Вам продолжат обезболивание, будет предложена ранняя активизация для снижения риска послеоперационных осложнений: раннее присаживание в кровати и вставание, обычно, в 1- е сутки после родов. Прием прозрачных жидкостей возможен сразу после родоразрешения, прием пищи - через несколько часов после родов.
Время прикладывание ребенка к груди зависит от Вашего состояния и состояния Вашего ребенка, но при отсутствии показаний практикуется раннее прикладьюание: во время операции или сразу после нее.
Удаление шовного материала проводится в стационаре или после выписки в случае необходимости, так как в ряде случаев практикуется применение рассасывающегося шовного материала.
После выписки из стационара Вы должны будете соблюдать лечебно-охранительный режим на протяжении первых месяцев: ограничение подъема тяжестей (>5 кг), воздержание от половой жизни, а при ее возобновлении - использование методов контрацепции по рекомендации Вашего лечащего врача-акушера-гинеколога, ограничение физической нагрузки. Вы должны будете посетить Вашего лечащего врача-акушера-гинеколога через 1-1,5 месяца после родоразрешения. Планирование следующей беременности, учитывая наличие у Вас рубца на матке, рекомендовано не ранее чем через 1 год после родоразрешения после контрольного УЗИ с оценкой состояния рубца.
Вы должны знать, что кесарево сечение является достаточно безопасной операцией, однако возможны осложнения во время ее проведения и в послеоперационном периоде:
• Очень часто - повторное кесарево сечение при последующих родоразрешениях (1 случай на каждые 4 операции).
• Часто - боль в ране и дискомфорт в животе в первые несколько месяцев после операции (9 случаев на каждые 100 операций).
• Часто - повторная госпитализация, послеродовая инфекция (5-6 случаев на 100 операций).
• Часто - травмы плода, например, рассечение кожи скальпелем (2 случая на 100 операций).
• Не часто - повторная операция в послеоперационном периоде, госпитализация в отделение интенсивной терапии (5-9 случаев на 1000 операций).
• Не часто - разрыв матки в последующей беременности/родах, предлежание и врастания плаценты, кровотечение (1-8 случаев на 1000 операций).
• Редко - тромботические осложнения, повреждения мочевого пузыря, повреждение мочеточника во время операции (1-5 случаев на 1000 операций).
• Очень редко - смерть (1 женщина на 12 ООО операций).
Также Вы должны быть осведомлены, что наличие рубца на матке может в дальнейшем снизить Вашу фертильность (способность к зачатию и деторождению). Также Вы должны знать, что после оперативного родоразрешения чаще, чем после родов через естественные родовые пути, отмечается снижение лактации.Оперативные влагалищные роды
Оперативные влагалищные роды — это процедура, при которой врач использует специально разработанные инструменты (акушерские щипцы или вакуум-экстрактор), чтобы помочь вашему ребенку родиться.
Зачем может понадобиться эта процедура?
Есть много причин, по которым нужна помощь в родах, например:
· частота сердечных сокращений вашего ребенка говорит о том, что он, возможно, больше не может переносить процесс родов.
· ребенок не движется по родовым путям, несмотря схватки
· другие причины (чаще медицинские), при которых самостоятельные роды невозможны.
Как избежать необходимости в оперативных влагалищных родах?
Не все роды как хотелось проходят по плану, и несмотря на то, что никто не хотел бы чтобы у них, были оперативные влагалищные роды, если все пойдет не так, как ожидалось, это может быть лучшим вариантом для вас и вашего ребенка.
Какие процедуры проводятся перед родовспоможением?
Перед проведением процедуры врач удостоверится, имеются ли возможности для рождения вашего ребенка через естественные родовые пути. Для этого врач проведет осмотр вашего живота и выполнит влагалищное исследование, чтобы проверить уровень и характер положения головы вашего ребенка. Перед процедурой возможно будет проведено дополнительное обезболивание. Это может быть инъекция местного анестетика во влагалище или инъекция регионарного анестетика в пространство вокруг нервов на спине (эпидуральная или спинная анестезия). Возможно, ваш мочевой пузырь будет опорожнен с помощью небольшой трубки, называемой катетером.
Что такое вакуум-экстрактор?
Вакуум-экстрактор — это инструмент, который с помощью присасывания прикрепляет специальную стерильную чашку к голове вашего ребенка. Чашка прикреплена плотно прилежит к голове вашего ребенка. Во время схватки врач осторожно тянет за нее, чтобы помочь рождению ребенка.
Что такое акушерские щипцы?
Акушерские щипцы — это металлические инструменты, похожие на большие изогнутые ложки, которые подходят к голове вашего ребенка. Щипцы аккуратно размещают вокруг головы ребенка. Во время схватки акушер осторожно тянет, чтобы помочь рождению ребенка.
Что будет после проведения процедуры?
Когда ваш ребенок рождается, вам, возможно, сделают разрез промежности (эпизиотомию), чтобы увеличить выход из родовых путей. Если бы у вас был разрыв влагалища или разрез промежности, производят зашивание нитями, которые рассосутся в течение нескольких недель. Неонатолог (детский врач) будет присутствовать во время родов и проверит состояние вашего ребенка вскоре после рождения, чтобы узнать, нужна ли ему помощь с дыханием и убедиться, что он здоров. Вакуумная чашка может оставить на голове ребенка временную опухоль, называемую шиньоном, которая регрессирует спонтанно в течение нескольких дней (реже недель) и обычно не требуют лечения. Щипцы могут оставлять небольшие отметины на головке вашего ребенка. Обычно они исчезают в течение одного или двух дней.
Потребуются ли мне оперативные влагалищные роды при последующей беременности?
Помощь в родах чаще всего требуется при первой беременности. Большинству женщин, перенесших влагалищные роды, в следующий раз они не понадобятся.Послеродовое кровотечение
Во время беременности пациентка должна иметь информацию о возможных осложнениях и, в первую очередь, о возможности кровотечения во время беременности, родов и послеродового периода.
При любых признаках кровотечения из родовых путей, изменении состояния плода необходимо обратиться к акушеру-гинекологу.
Пациентка должна быть информирована, что при развитии массивного кровотечения может быть необходимым оперативное лечение, переливание компонентов крови, обеспечение катетеризации магистральных вен и применение факторов свертывания крови.Преждевременные роды
Что такое преждевременные роды?
Преждевременные роды определяются как регулярные сокращения матки, приводящие к изменениям в шейке матки, которые начинаются до 37 недель беременности. Изменения в шейке матки включают ее сглаживание (шейка укорачивается) и расширение (шейка открывается, что способствует попаданию плода в родовые пути).
Почему преждевременные роды вызывают беспокойство?
Преждевременные роды являются важнейшей медико-социальной проблемой, потому что дети, которые рождаются «слишком рано», недостаточно развиты для внеутробной жизни. Они могут родиться с серьезными проблемами со здоровьем. Некоторые проблемы со здоровьем, такие как церебральный паралич, могут длиться всю жизнь. Другие проблемы, такие как снижение способности к обучению, могут появиться позже в детстве или даже во взрослом возрасте.
Какие недоношенные дети подвержены наибольшему риску проблем со здоровьем?
Риск проблем со здоровьем является наибольшим для детей, родившихся до 34 недель беременности. Однако дети, родившиеся между 34 и 37 неделями беременности, также имеют риски.
Каковы факторы риска преждевременных родов?
Факторы, которые увеличивают риск преждевременных родов, включают следующее: наличие преждевременных родов ранее, укорочение шейки матки, короткий интервал между беременностями, наличие в анамнезе некоторых видов операций на матке или шейке матки, некоторые осложнения беременности, такие как многоплодная беременность и наличие кровотечения в анамнезе, факторы образа жизни, такие как низкая масса тела до беременности, курение во время беременности и токсикомания во время беременности.
Можно ли что-нибудь сделать, чтобы предотвратить преждевременные роды, если я в группе высокого риска?
Если у вас были преждевременные роды, и вы планируете другую беременность, предгравидарное обследование (до зачатия). Когда вы забеременеете, с самых ранних сроков необходимо наблюдаться у акушера-гинеколога. Вас могут направить к специалисту здравоохранения, который имеет опыт ведения беременностей с высокой степенью риска. Кроме того, вам могут дать определенные лекарства или другое лечение, чтобы помочь предотвратить преждевременные роды, если у вас есть факторы риска.
Каковы признаки и симптомы преждевременных родов и что мне делать, если у меня есть какие-либо из них?
Немедленно позвоните своему акушеру или другому медицинскому работнику, если вы заметили какие-либо из этих признаков или симптомов: изменение характера выделений из влагалища (водянистые, слизистые или кровянистые), периодические или схваткообразные боли в области матки, боли внизу живота и поясницы, легкие спазмы в животе, с или без диареи.
Как диагностируется преждевременные роды?
Преждевременные роды можно диагностировать только при обнаружении изменений в шейке матки. Ваш акушер должен провести мануальное обследование, чтобы определить, есть или нет изменения в шейке матки. Возможно, вам придется пройти обследование несколько раз в течение нескольких часов с целью оценки изменений в динамике. Для измерения длины шейки матки может быть проведено трансвагинальное ультразвуковое исследование.
Если у меня симптомы ПР, это значит, что роды точно произойдут?
Специалистам здравоохранения трудно предсказать, у каких женщин с симптомами ПР точно случаться преждевременные роды. Только приблизительно у 1 из 10 женщин с симптомами ПР, они наступают в течение следующих 7 дней. Примерно у 3 из 10 женщин преждевременные роды прекращаются сами по себеРазрывы промежности при родах
Разрывы промежности при родоразрешении и другие акушерские травмы (акушерский травматизм).
Какие бывают швы?
Швы делятся на внутренние и внешние. Есть еще один вид швов, который накладывается на переднюю брюшную стенку после кесарева сечения.
Внутренние швы
Этот тип швов накладывается, если произошли разрывы стенок влагалища, матки или ее шейки. Процедура осуществляется сразу после родов. При зашивании разрывов стенок влагалища используется анестезия. При накладывании внутренних швов используются только саморассасывающиеся нити, которые не нужно удалять.
Наружные швы
Этот тип швов накладывается при разрывах или разрезах промежности. Зашивают промежность под анестезией. Наружные швы могут накладываться как саморассасывающимися нитями, так и теми, которые необходимо снимать спустя 5 дней после наложения.
Швы после кесарева сечения
Кесарево сечение — далеко не редкость в медицинской практике. Операцию могут назначить как планово, так и экстренно. Показаний к кесареву очень много, начиная с патологического течения беременности, заканчивая проблемами со здоровьем у мамы. Экстренное кесарево назначается в тех случаях, когда естественное родоразрешение выходит из-под контроля и существует угроза жизни и здоровью мамы или малышу. Часто при кесаревом сечении накладываются косметические саморассасывающиеся швы. Полностью они исчезают спустя 60 дней после наложения.
Когда накладывают швы и каковы причины разрывов в родах?
Разрывы в родах бывают внутренние - разрывы шейки матки и влагалища, и внешние - разрывы и разрезы промежности. После родов, произошедших естественным путем, врач-акушер-гинеколог обязательно проверяет наличие разрывов и при необходимостипроизводится их зашивание. Причины разрывов могут быть разными: не следование советам акушера во время потужного периода, наличие рубцов от швов, наложенных в предыдущих родах, стремительные, затяжные , запоздалые и оперативные влагалищные роды, анатомические особенности строения таза, крупная головка у ребенка, ягодичное предлежание, низкая эластичность кожи к моменту родов.
В каких случаях стоит немедленно обратиться к врачу?
• Если боль в области швов стала острой и не прекращается в течение часа. Это может свидетельствовать о том, что шов разошелся.
• Если наблюдаются выделения из наружного шва, которые имеют неестественный вид и неприятный запах.
• Если живот после кесарева сечения стал резко увеличиваться в размерах (в течение суток, например) – это может говорить о том, что в брюшной полости скапливается жидкость.
• Если температура тела больше 38 градусов.
• Если появилась тошнота, слабость, головокружение и тупая сильная боль внизу живота.Роды
Роды одноплодные, самопроизвольное родоразрешение в затылочном предлежании (нормальные роды)
Что такое нормальные роды?
Нормальные роды - это своевременные (в 37° - 416 недель беременности) роды одним плодом, начавшиеся самостоятельно, с низким риском акушерских осложнений к началу родов (при отсутствии преэклампсии, задержки роста плода, нарушения состояния плода, предлежания плаценты и других осложнений), прошедшие без осложнений, при которых ребенок родился самопроизвольно в головном предлежании, после которых пациентка и новорожденный находятся в удовлетворительном состоянии.
Могут ли быть нормальные роды при наличии акушерских осложнений до родов?
В редких случаях роды могут быть нормальными при наличии некоторых акушерских осложнений до родов, например, преэклампсии, задержки роста плода без нарушения его состояния и др.
Как протекают роды?
Роды состоят их 3-х периодов.
Первый период родов - время от начала родов до полного раскрытия маточного зева. Этот период родов состоит из латентной и активной фазы. Латентная фаза характеризуется слабыми сокращениями матки (иногда болезненными) и медленным раскрытием шейки матки до 5 см. Эта фаза может длиться до 20 часов у первородящих женщин и до 14 часов у повторнородящих женщин. Активная фаза характеризуется регулярными болезненными сокращениями матки (схватками) и раскрытием шейки матки до полного раскрытия. Продолжительность активной фазы обычно не превышает 12 часов в первых родах и 10 часов в последующих родах. Схватки во время активной фазы происходят 1 раз в 2-3 минуты.
Второй период родов - время от полного раскрытия маточного зева до рождения ребенка. Во время этого периода пациентка ощущает сильное желание тужиться (потуги), которые возникают каждые 2-5 минут. Продолжительность второго периода родов при первых родах обычно составляет не более 3 часов, при повторных - не более 2 часов, но при использовании эпидуральной аналгезии продолжительность может быть на час больше.
Третий период родов - время от рождения ребенка до рождения последа. Обычно третий период родов завершается в течение 15-30 минут.
Как я должна вести себя во время родов?
При отсутствии противопоказаний во время родов, особенно в первом периоде, рекомендована активность и принятие удобной для Вас позы. Во время потуг также 59 поощряется свободное удобное для Вас положение, если это не мешает контролю состояния плода и оказанию пособия в родах.
Может ли мой партнер присутствовать при родах?
Присутствие партнера при родах поощряется в случае его (ее) подготовки к помощи и присутствии при родах.
Буду ли я испытывать боль во время родов?
Обычно роды сопровождаются болезненными ощущениями во время схваток (примерно 60 секунд) с последующим расслаблением. Необходимо правильно дышать и быть спокойной для минимизации болезненных ощущений.
Будут ли мне обезболены роды?
Первоначально рекомендуется применить немедикаментозные методы обезболивания родов, такие как правильная техника дыхания, использование мяча, массаж, теплые компрессы, холод на спину в случае болей в пояснице и другие, которые оказываются эффективными в большинстве случаев. При неэффективности немедикаментозных методов при Вашем желании, отсутствии противопоказаний и возможности медицинской организации может быть проведена эпидуральная анальгезия. Следует знать, что эпидуральная анальгезия ассоциирована с повышенным риском удлинения продолжительности родов.
Надо ли мне брить волосы на промежности до родов?
Нет, бритье волос на промежности не обязательно, и делается только по Вашему желанию.
Будет ли мне проведена очистительная клизма до родов?
Нет, очистительная клизма не обязательна, и может быть сделана только по Вашему желанию.
Какие вмешательства будут мне проводиться во время родов со стороны медицинского персонала?
Вам будет установлен венозный катетер (обычно в локтевую вену) с целью возможности быстрой помощи при кровотечении в случае его начала. Также Вам будут проводиться влагалищные исследования - при поступлении в стационар, затем каждые 4 часа в активную фазу первого периода родов и каждый час во время потуг, а также в случае наличия показаний, например, перед эпидуральной анальгезией или при излитии околоплодных вод, и после родов для оценки целостности родовых путей и зашивания разрывов в случае их выявления. Еще Вам будет проводиться пальпация плода (определение его положения через брюшную стенку) и аускультация плода (выслушивание 60 сердцебиения плода) при помощи акушерского стетоскопа, а в случае выявления какихлибо нарушений - кардиотокография (КТГ) плода. Возможно, потребуется проведение УЗИ плода при нарушении его состояния или для уточнения его положения. Сразу после рождения ребенка через венозный катетер Вам будут введены утеротоники для профилактики кровотечения.
Могу ли я есть и пить во время родов?
Во время родов рекомендован прием жидкости и при отсутствии противопоказаний - легкой пищи. При этом прием твердой пищи не рекомендован.
Смогу ли я пользоваться туалетом во время родов?
Во время родов Вам необходимо регулярно мочиться, и Вы можете пользоваться туалетом и душем при наличии данной возможности в медицинской организации. В противном случае Вам будет предоставлено индивидуальное судно.
Как провести профилактику разрывов родовых путей?
Для профилактики разрывов промежности и влагалища можно использовать пальцевой массаж промежности с гелем и теплый компресс на промежность, намоченной теплой водой (43°С), во втором периоде родов, который может быть проведен акушеркой при наличии возможности.
Что произойдет, когда ребенок родится?
Когда Ваш ребенок родится при отсутствии осложнений он будет положен Вам на живот для установления контакта кожа-к-коже, укрыт, и максимально рано приложен к груди. Вся дальнейшая обработка ребенка (взвешивание, закапывание глаз, обтирание, осмотр врача-неонатолога) будут проведены позже в родильном зале.
Когда будет перерезана пуповина?
При отсутствии противопоказаний показано отсроченное пересечение пуповины - не ранее 1 минуты и не позднее 3-х минут от момента рождения ребенка.
Как долго я пробуду в родильном отделении после родов?
Обычно время наблюдения в родильном отделении не превышает 2-х часов, после чего Вы с ребенком будете переведены в послеродовое отделение.Тазовое предлежание плода
В течение беременности плод меняет свое расположение много раз. К концу беременности он становится менее подвижен из-за увеличения размеров при одновременном уменьшении количества околоплодных вод. Большинство плодов к моменту родов располагаются в матке таким образом, что внизу находится головка (головное предлежание). Но 3-4 % плодов оказываются в тазовом предлежании (внизу ягодицы или ножки (одна или обе), а головка - в дне матки).
Чаще всего причина не может быть выявлена. И, к сожалению, нет ни одного метода, который бы реально мог помочь профилактировать тазовое предлежание к моменту родов. Срок, при котором необходимо определить предлежание плода, 36 недель беременности. Это сделает врач при наружном осмотре во время Вашего очередного визита.
Для уточнения диагноза, необходимо выполнить УЗИ. Кроме предлежания плода во время исследования будет уточнено количество околоплодных вод, расположение плаценты. В случае, если врач определит тазовое предложение, Вам может быть предложен наружный поворот плода на головку. Эта манипуляция проводится в стационаре. Средняя частота успешных попыток - 50% (от 30% до 80%). При этом возможен спонтанный обратный поворот на тазовый конец, но его частота не превышает 5 %.
Противопоказания для проведения наружного поворота: имеются другие показания к операции кесарево сечение, маточное кровотечение во время беременности, аномалии матки, препятствующие повороту, дородовое излитие околоплодных вод, многоплодие, маловодие, рубец на матке, повышенное артериальное давление (преэклампсия), маловодие, аномалии развития плода, неустойчивое положение плода, обвитие пуповины вокруг шеи. Перед проведением манипуляции у Вас возьмут информированное согласие.
При успешной попытке поворота нет необходимости в фиксировании плода и дальнейшем стационарном наблюдении. При сохранении тазового предлежания плода к моменту родов Вас проинформируют о возможных способах родоразрешения: кесарево сечение или роды через естественные родовые пути. Результатом консультирования должно быть получение информированного согласия на выбранный метод родоразрешения.
Итак, если Ваш будущий ребенок к моменту родов находится в тазовом предлежании, получите консультацию врача и примите собственное решение с учетом своих знаний и предпочтений.
Узкий таз
Если у Вас был выявлен анатомически узкий таз, то обсудите со своим врачом дальнейший план ведения и обследования.
Вероятно, для подготовки к родоразрешению Вас заблаговременно госпитализируют в акушерский стационар.
В случае крупного плода и узких размеров таза Вам могут предложить родоразрешение путем плановой операции кесарева сечения.
При развитии регулярной родовой деятельности возможны роды с функциональной оценкой таза (прицельным наблюдением за соответствием размеров головки и плода и таза матери). Для успешного завершения родов необходима хорошая родовая деятельность, достаточные для продвижения ребенка размеры таза и правильное вставление его головки. При отсутствии прогресса родов или его замедлении, появлении признаков, указывающих на 51 несоответствие размеров головки плода тазу матери, Вам будет предложено завершение родов путем экстренной операции кесарева сечения.
В некоторых случаях Вам могут предложить индукцию родов до 40 недель беременности, с целью снижения вероятности кесарева сечения и травм, обусловленных диспропорцией размеров головки ребенка и таза матери.Национальный календарь профилактических прививок
ПРИКАЗ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ от 6 декабря 2021 года N 1122н "Об утверждении национального календаря профилактических прививок, календаря профилактических прививок по эпидемическим показаниям и порядка проведения профилактических прививок" (с изменениями на 12 декабря 2023 года)
Полезная информация по вопросам получения инвалидности
Как я могу получить инвалидность по заболеванию?
Согласно Постановлению Правительства РФ от 5 апреля 2022 г. N 588 "О признании лица инвалидом", признание лица инвалидом осуществляется при оказании ему услуги по проведению медико-социальной экспертизы федеральными учреждениями медико-социальной экспертизы.
Медико-социальная экспертиза проводится исходя из комплексной оценки состояния организма гражданина на основе анализа его клинико-функциональных, социально-бытовых, профессионально-трудовых и психологических данных с использованием классификаций и критериев, утверждаемых Министерством труда и социальной защиты Российской Федерации.
Условиями признания гражданина инвалидом, вызывающими необходимость его социальной защиты, являются:
а) нарушение здоровья со стойким расстройством функций организма, обусловленное заболеваниями, последствиями травм или дефектами;
б) ограничение жизнедеятельности (полная или частичная утрата гражданином способности или возможности осуществлять самообслуживание, самостоятельно передвигаться, ориентироваться, общаться, контролировать свое поведение, обучаться или заниматься трудовой деятельностью);
в) необходимость в мероприятиях по реабилитации и абилитации.
Какая пенсия положена инвалидам 1 группы?
Назначение первой группы инвалидности происходит, если человек признаётся полностью нетрудоспособным и нуждающимся в постороннем уходе. Признанными инвалидами с первой группой могут быть люди, у которых есть увечья или нездоровье, однако причиной этого не должны быть противоправные действия, алкогольное, наркотическое, токсическое опьянение, либо умышленное нанесение вреда своему здоровью.
Пенсия по первой группе инвалидности
Социальная пенсия по 1 группе инвалидности с 1 апреля 2023 года составляет 14306,73 рублей в месяц.
Инвалидам с детства 1 группы — 17167,83рублей в месяц.
Право на данный вид пенсии имеют те, кто не имеет трудового стажа либо те, кто по каким-то своим соображениям не хочет переходить на страховую пенсию.
Сколько платят инвалидам 1 группы, которые получают трудовую или страховую пенсию? Для того, что инвалид имел право на трудовую или страховую пенсию, он должен иметь хотя бы один день трудового стажа. Страховая пенсия по инвалидности рассчитывается по специальной формуле. Существует фиксированный законодательством базовый размер страховой пенсии (фиксированная выплата) по инвалидности:
При отсутствии иждивенцев — 15134,66 рублей в месяц;
При наличии одного иждивенца — 17657,10 рублей;
При наличии двух иждивенцев — 20179,54 рублей;
При наличии трех иждивенцев — 22701,98 рублей.
Размер ЕДВ инвалидам 1 группы с 1 февраля 2023 года
Каждый месяц помимо пенсии гражданину с 1 группой инвалидности положены специальные выплаты, которые называются ЕДВ. По размеру это самая большая выплата среди всех групп и размер ее составляет 4 957,95 рублей (при условии, что вы получаете НСУ в денежном эквиваленте) или 3 488,21 руб. (если вы не отказывались от социального пакета).
Размер стоимости социального пакета (НСУ) для инвалидов 1 группы в 2022 году
Набор социальных услуг стоит и состоит из одинаковых льгот для всех групп инвалидности — 1 469,74 рублей. Но это при условии, что все льготы вы получаете в их денежном эквиваленте.
Ежемесячная выплата за уход за инвалидами I группы
Некоторые люди с ограниченными возможностями нуждаются в дополнительной помощи. Государство предусмотрело такую ситуацию, поэтому было определено пособие по уходу за инвалидом.
Если такой уход осуществляет неработающий трудоспособный гражданин, ему полагается ежемесячная выплата независимо от факта совместного проживания с инвалидом (п. 1 Указа Президента РФ от 26.02.2013 N 175; п. 2 Правил, утв. Постановлением Правительства РФ от 02.05.2013 N 397; п. 2 Административного регламента, утв. Приказом Минтруда России от 11.09.2017 N 669н).
Размер пособия по уходу за инвалидом 1 группы в 2022 году составляет 1200 рублей.
Для оформления пособия по уходу за инвалидом необходимо обратиться в Социальный фонд.
Какая пенсия положена инвалидам 2 группы?
Назначение второй группы инвалидности возможно для людей, которые считаются нетрудоспособными, но при этом не нуждаются в постоянном уходе. При наличии 2-й группы гражданину предоставляется целый ряд льгот и денежных выплат. Инвалидность 2 группы может носить как временный характер, так и бессрочный, решение о назначении принимает специальная комиссия МСЭ.
Пенсия по второй группе инвалидности
Социальная пенсия по 2 группе инвалидности с 1 апреля 2023 года составляет 7153,33рублей в месяц.
Инвалидам с детства 2 группы 14306,73 рублей в месяц.
Страховая пенсия по инвалидности рассчитывается по специальной формуле. Существует фиксированный законодательством базовый размер страховой пенсии (фиксированная выплата) по инвалидности:
При отсутствии иждивенцев — 7567,33 руб. в месяц;
При наличии одного иждивенца — 10089,77 руб.;
При наличии двух иждивенцев — 12 612,21 руб.;
При наличии трех иждивенцев — 15134,65 руб.
ЕДВ инвалидам 2 группы с 1 февраля 2023 года
Инвалиды 2 группы не зависимо от наличия трудового стажа имеют право на особую ежемесячную выплату в размере 3 540,76 рублей (при условии, что вы получаете НСУ в денежном эквиваленте) или 2071,02 руб. (если вы не отказывались от социального пакета). Назначение данной выплаты происходит в СФР по заявлению гражданина.
Социальный пакет инвалидам 2 группы в 2023 году
Соц. пакет предоставляется всем инвалидам не зависимо от стажа и группы. И в отличие от ЕДВ он для всех един. Его стоимость в 2023 году с учетом индексации составляет 1 469,74 рублей. Особо хочется отметить тот факт, что в данный пакет входит ряд мер социальной поддержки (необходимые бесплатные лекарства, санаторное лечение, проезд к месту лечения), которые имеют свою денежную стоимость. Гражданин же сам выбирает, в какой форме ему выбирать льготы — в денежной либо натуральной.
Какая пенсия положена инвалидам 3 группы?
Третья группа инвалидности — группа инвалидности, к которой относят лиц, нетрудоспособных по своей профессии, но способных работать по другой, более легкой специальности или по прежней профессии, но при значительно облегченных условиях труда. Вам дали инвалидность третьей группы. Давайте рассмотрим, какие льготы и выплаты Вам положены от государства в такой ситуации.
Пенсия по третьей группе инвалидности
Социальная пенсия по 3 группе инвалидности с 1 апреля 2023 года составляет 6080,38 рублей в месяц.
Страховая пенсия по инвалидности рассчитывается по специальной формуле. Существует фиксированный законодательством базовый размер страховой пенсии (фиксированная выплата) по инвалидности:
При отсутствии иждивенцев — 3783,67 руб. в месяц;
При наличии одного иждивенца — 6306,11 руб.;
При наличии двух иждивенцев — 8828,55 руб.;
При наличии трех иждивенцев — 11350,99 руб.
ЕДВ инвалидам 3 группы в 2023 году
Независимо от того имеет или нет инвалид трудовой стаж государством ему ежемесячно выплачивается денежная выплата под названием ЕДВ. Размер данной денежной выплаты для всех групп инвалидности свой. Так, для инвалидов 3 группы в 2023 году он составляет 2 834,40 рублей (при условии, что вы получаете НСУ в денежном эквиваленте) или 1 364,66 руб. (если вы не отказывались от социального пакета).
Социальный пакет инвалидам 3 группы в 2023 году
Соц. пакет предоставляется всем инвалидам не зависимо от стажа и группы. И в отличие от ЕДВ он для всех един. Его стоимость в 2023 году с учетом индексации составляет 1 469,74 рублей. Особо хочется отметить тот факт, что в данный пакет входит ряд мер социальной поддержки (необходимые бесплатные лекарства, санаторное лечение, проезд к месту лечения), которые имеют свою денежную стоимость. Гражданин же сам выбирает, в какой форме ему выбирать льготы — в денежной либо натуральной. Меры социальной поддержки для инвалидов определены Федеральным законом «О социальной защите инвалидов в Российской Федерации».
Какие льготы положены инвалидам с детства?
Понятие «инвалид с детства» используется не для определения особой категории инвалидов, а для указания на причину инвалидности. Как правило, при установлении льгот и мер социальной поддержки (например, размера страховой пенсии) учитывается присвоенная инвалиду группа инвалидности. Но в некоторых случаях предоставление инвалидам с детства преимуществ (в частности, налоговых льгот) не связано с определенной группой инвалидности.
Присвоение статуса «инвалид с детства»
В зависимости от степени выраженности стойких расстройств функций организма лицу, признанному инвалидом, устанавливается I, II или III группа инвалидности либо присваивается статус «ребенок-инвалид» (для несовершеннолетних). При этом определяются причины инвалидности, в частности инвалидность с детства, а также инвалидность с детства вследствие ранения (контузии, увечья) в связи с боевыми действиями в период ВОВ 1941–1945 гг. (п. 7, пп. «г», «д» п. 14 Правил, утв. Постановлением Правительства РФ от 20.02.2006 N 95).
Льготы и меры социальной поддержки для инвалидов с детства
Перечень льгот и мер социальной поддержки зависит преимущественно от присвоенной группы инвалидности. Вместе с тем законодательство предусматривает их предоставление и инвалидам с детства без указания конкретной группы инвалидности. Рассмотрим наиболее значимые льготы и меры социальной поддержки, установленные для инвалидов с детства.
Пенсионное обеспечение
Застрахованные лица, признанные инвалидами I, II или III группы, независимо от причины и времени наступления инвалидности, продолжительности страхового стажа, продолжения инвалидом трудовой и (или) иной деятельности имеют право на страховую пенсию по инвалидности. В случае полного отсутствия страхового стажа постоянно проживающие в РФ инвалиды I, II и III группы, в том числе инвалиды с детства, получают социальную пенсию по инвалидности (ст. 9 Закона от 28.12.2013 N 400-ФЗ; пп. 8 п. 1 ст. 4, п. 6 ст. 5, пп. 1 п. 1, п. 2 ст. 11 Закона от 15.12.2001 N 166-ФЗ).
Справка. Размер социальной пенсии для инвалидов с детства
С 01.04.2023 г. размер такой пенсии составляет:
— инвалидам с детства I группы — 17167,83 руб.;
— инвалидам с детства II группы — 14306,73 руб.;
— инвалидам III группы — 6080,38 руб.
Ежемесячная выплата за уход за инвалидами с детства I группы
Часто инвалиды с детства I группы нуждаются в постороннем уходе. Если такой уход осуществляет неработающий трудоспособный гражданин, ему полагается ежемесячная выплата независимо от факта совместного проживания с инвалидом (п. 1 Указа Президента РФ от 26.02.2013 N 175; п. 2 Правил, утв. Постановлением Правительства РФ от 02.05.2013 N 397; п. 2 Административного регламента, утв. Приказом Минтруда России от 11.09.2017 N 669н).
Размер выплаты составляет 10 000 руб. родителю (усыновителю) или опекуну (попечителю) и 1 200 руб. другим лицам. При этом выплата устанавливается одному неработающему трудоспособному лицу в отношении каждого инвалида с детства I группы на период осуществления ухода за ним (п. п. 1, 4 Указа N 175).
Налоговые льготы
Инвалиды с детства независимо от присвоенной им группы инвалидности имеют право на следующие налоговые льготы.
- По НДФЛ
Инвалиды с детства — налоговые резиденты РФ имеют право на стандартный налоговый вычет по НДФЛ в размере 500 руб. за каждый месяц календарного года в отношении доходов, облагаемых НДФЛ (за исключением доходов от долевого участия в организациях). Касательно детей-инвалидов, родителям таких детей полагается налоговый вычет в размере 12000 рублей.
- По земельному налогу
Налоговая база по земельному налогу уменьшается на размер кадастровой стоимости площади 600 кв. м. (6 соток) участка, принадлежащего инвалиду с детства.
- По налогу на имущество
Инвалиды с детства не уплачивают налог на имущество (пп. 3 п. 1 ст. 407 НК РФ).
Льготы в сфере образования
Инвалиды с детства имеют право на прием на обучение по программам бакалавриата и специалитета за счет бюджетных средств в пределах установленной квоты, а также на прием на подготовительные отделения федеральных вузов на обучение за счет средств федерального бюджета. Кроме того, обучающиеся по очной форме обучения за счет средств федерального бюджета студенты — инвалиды с детства получают государственную социальную стипендию и имеют право на предоставление им жилых помещений в студенческих общежитиях в первоочередном порядке (ч. 5 ст. 36, ч. 2 ст. 39, ч. 5, п. 2 ч. 7 ст. 71 Закона от 29.12.2012 N 273-ФЗ).
Положена ли инвалиду компенсация услуг ЖКХ?
С 1 июля 2020 года изменился порядок предоставления ежемесячных денежных компенсаций расходов по оплате жилищно-коммунальных услуг (ЕДК).
Напомним, что с 2009 года до 1 июля 2020 года размер ЕДК определялся исходя из республиканских стандартов стоимости жилищно-коммунальных услуг, устанавливаемым ежегодно Правительством Республики Башкортостан по муниципальным образованиям Республики Башкортостан.
В целях приведения в соответствие с федеральным законодательством отдельных положений нормативных правовых актов, регламентирующих форму и порядок предоставления ЕДК, с июля 2020 года расчёт производится исходя из фактических начислений платы за жилое помещение и коммунальные услуги, определённых, в том числе по приборам учёта коммунальных услуг, но не более нормативов потребления. Данные о фактических расходах по оплате ЖКУ предоставляются поставщиками ЖКУ, осуществляющими начисление соответствующей платы по адресу места жительства льготника, в соответствии с заключенными ГКУ РЦСПН Соглашениями об информационном обмене.
Важно! ЕДК — это возмещение уже совершённых человеком расходов на оплату жилищно-коммунальных услуг. При наличии задолженности по оплате таких услуг ЕДК не выплачивается. В случае выявления задолженности по оплате ЖКУ ЕДК приостанавливается сроком на два месяца, так как в соответствии с требованиями части 3 статьи 160 Жилищного кодекса Российской Федерации ЕДК предоставляется только при отсутствии задолженности по оплате всех видов ЖКУ или при заключении и (или) выполнении гражданами соглашений по её погашению.
Расчёт размера ЕДК носителю льгот в части оплаты жилого помещения и уплаты взноса на капитальный ремонт общего имущества в многоквартирном доме осуществляется исходя из доли фактически занимаемой общей площади жилого помещения (в коммунальных квартирах — занимаемой жилой площади), приходящейся на одного гражданина, проживающего в данном жилом помещении. При превышении установленных значений норм площади жилого помещения, предусмотренных законодательством Российской Федерации и Республики Башкортостан, над фактической величиной жилой площади в расчётах используется фактическая величина жилой площади, если иное не предусмотрено федеральным законодательством.
Объём потребления каждой коммунальной услуги определяется исходя из общего расхода семьи, в равной мере приходящегося на одного гражданина, проживающего в жилом помещении. При определении размера ЕДК гражданам используется фактическое значение объёма потребления коммунальных услуг. В случаях превышения величины фактического потребления коммунальных услуг над установленными нормативами потребления используется нормативное значение объёма потребления коммунальных услуг, если иное не предусмотрено федеральным законодательством.
Так, например, семья, имеющая ребёнка-инвалида, проживающая в квартире площадью 43,10 кв. м. и состоящая из трёх человек: ребёнок-инвалид и его родители, которые учитываются в определении размера ЕДК как члены семьи, будут получать ЕДК около 1500 руб.
Если в жилом помещении общей площадью 43,10 кв.м проживают 1 ветеран труда и 2 гражданина, не относящихся к льготным категориям и оно оборудовано индивидуальными приборами учёта электрической энергии, горячего водоснабжения, холодного водоснабжения, газоснабжения, ЕДК составит около 420 руб.
Если в жилом помещении общей площадью 43,10 кв.м проживают ветеран боевых действий с супругой и его отец, являющийся тружеником тыла, оно оборудовано индивидуальными приборами учёта электрической энергии, горячего водоснабжения, холодного водоснабжения, газоснабжения, ЕДК труженику тыла составит примерно 600 руб., а ЕДК ветерану боевых действий составит примерно 325 руб.
Если в данном жилом помещении общей площадью 43,10 кв.м проживает 1 инвалид второй группы вследствие общего заболевания, являющийся собственником указанного жилого помещения, и 2 гражданина, не относящихся к льготным категориям и жилое помещение оборудовано индивидуальными приборами учёта электрической энергии, горячего водоснабжения, холодного водоснабжения, газоснабжения, ЕДК инвалиду составит примерно 250 руб.
Таким образом, размер ЕДК будет индивидуальным для каждого гражданина и будет зависеть от ряда условий и обстоятельств, а именно:
-льготной категории гражданина;
— вида жилищного фонда (государственный, муниципальный, частный);
— числа граждан, зарегистрированных с льготником в жилом помещении;
— размера площади жилого помещения;
— наличия (отсутствия) приборов учёта коммунальных услуг;
— этажности дома;
— уровня благоустройства жилого помещения;
— наличия (отсутствия) задолженности или наличия (отсутствия) и выполнения соглашения о её погашении.
По всем вопросам предоставления мер социальной поддержки можно обращаться по телефону «горячей линии» ФГКУ РЦСПН: 8 (800) 100–00–01.
Республиканский ГАУ МФЦ осуществляет приём граждан по вопросам предоставления мер социальной поддержки населения по адресу: пр. Октября 71, ул. Худайбердина, 83.
Как отказаться от набора социальных услуг и получить денежную компенсацию?
Одним из видов государственной социальной помощи является предоставление набора социальных услуг определенным категориям граждан, например инвалидам (абз. 2 ст. 1, ст. 6.1 Закона от 17.07.1999 N 178-ФЗ).
Вы имеете право отказаться от набора соц. услуг в пользу денежного эквивалента (ч. 3 ст. 6.3 Закона N 178-ФЗ).
Для этого рекомендуем придерживаться следующего алгоритма:
Шаг 1. Обратитесь в территориальный орган СФР с заявлением об отказе от получения набора социальных услуг
Заявление об отказе от получения набора социальных услуг подается в территориальный орган СФР по месту нахождения выплатного дела получателя ежемесячной денежной выплаты (п. 33 Административного регламента, утв. Приказом Минтруда России от 30.10.2012 N 353н).
При этом вы можете отказаться от получения набора социальных услуг в пользу денежного эквивалента (ч. 3 ст. 6.3 Закона N 178-ФЗ):
- полностью;
- в части лекарственного обеспечения;
- в части путевки на санаторно-курортное лечение;
- в части бесплатного проезда на пригородном железнодорожном транспорте, а также на междугородном транспорте к месту лечения и обратно;
- в части двух любых из указанных услуг одновременно.
Заявление об отказе от получения набора соц. услуг на следующий год подается в СФР до 1 октября текущего года и действует до 31 декабря года, в котором вы измените свое решение и обратитесь с заявлением о возобновлении предоставления набора соц. услуг, либо до момента утраты права на получение ежемесячной денежной выплаты (ч. 4 ст. 6.3 Закона N 178-ФЗ).
Обратиться в СФР с заявлением можно одним из следующих способов (ч. 3 ст. 6.3 Закона N 178-ФЗ; п. 33 Административного регламента):
- непосредственно в СФР
- через МФЦ;
- по почте;
- через Единый портал госуслуг;
- через личный кабинет на официальном сайте СФР (в отдельных регионах).
СФР выдаст или направит вам уведомление о приеме заявления, содержащее дату приема и регистрационный номер заявления (п. 1.5.1 Порядка предоставления набора социальных услуг отдельным категориям граждан, утв. Приказом Минздравсоцразвития России от 29.12.2004 N 328; п. 33 Административного регламента).
Шаг 2. С 1 января года, следующего за годом подачи заявления, получайте ежемесячно денежный эквивалент социальных услуг
С 01 февраля 2023 года общая стоимость набора социальных услуг составляет 1469,74 руб., из них:
- 1132,03 руб. — на лекарства, медицинские изделия, а также специализированные продукты лечебного питания для детей-инвалидов;
- 175,12 руб. — на санаторно-курортное лечение;
- 162,59 руб. — на проезд на пригородном железнодорожном транспорте, а также на междугородном транспорте к месту лечения и обратно.
При отказе от набора социальных услуг на сумму средств, направляемых в его оплату, ежемесячная денежная выплата уменьшаться не будет (ч. 2 ст. 6.5 Закона N 178-ФЗ).
Положена ли инвалидам дополнительная или отдельная жилая площадь?
Инвалиды могут получить жилое помещение по договору социального найма общей площадью, превышающей норму предоставления на 1 человека (но не более чем в 2 раза). Условие — они страдают тяжелыми формами хронических заболеваний. Утвержден новый перечень последних.
Приказ Министерства здравоохранения Российской Федерации от 30 ноября 2012 г. N 991н г. Москва «Об утверждении перечня заболеваний, дающих инвалидам, страдающим ими, право на дополнительную жилую площадь
Зарегистрирован в Минюсте РФ 29 декабря 2012 г. Регистрационный N 26442.
В соответствии со статьей 17 Федерального закона от 24 ноября 1995 г. N 181-ФЗ «О социальной защите инвалидов в Российской Федерации» (Собрание законодательства Российской Федерации, 1995, N 48, ст. 4563; 2005, N 1, ст. 25; 2008, N 30, ст. 3616; 2012, N 30, ст. 4175) и подпунктом 5.2.108 Положения о Министерстве здравоохранения Российской Федерации, утвержденного постановлением Правительства Российской Федерации от 19 июня 2012 г. N 608 (Собрание законодательства Российской Федерации, 2012, N 26, ст. 3526), приказываю:
- Утвердить перечень заболеваний, дающих инвалидам, страдающим ими, право на дополнительную жилую площадь, согласно приложению.
- Настоящий приказ вступает в силу с даты вступления в силу постановления Правительства Российской Федерации о признании утратившим силу постановления Правительства Российской Федерации от 21 декабря 2004 г. N 817 «Об утверждении перечня заболеваний, дающих инвалидам, страдающим ими, право на дополнительную жилую площадь» (Собрание законодательства Российской Федерации, 2004, N 52, ст. 5488).
Министр В. Скворцова
Приказ Министерства здравоохранения Российской Федерации от 29 ноября 2012 г. N 987н г. Москва «Об утверждении перечня тяжелых форм хронических заболеваний, при которых невозможно совместное проживание граждан в одной квартире»
Зарегистрирован в Минюсте РФ 18 февраля 2013 г. Регистрационный N 27154.
В соответствии со статьей 51 Жилищного кодекса Российской Федерации (Собрание законодательства Российской Федерации, 2005, N 1, ст. 14; 2008, N 30, ст. 3616) и подпунктом 5.2.107 Положения о Министерстве здравоохранения Российской Федерации, утвержденного постановлением Правительства Российской Федерации от 19 июня 2012 г. N 608 (Собрание законодательства Российской Федерации, 2012, N 26, ст. 3526), приказываю:
- Утвердить перечень тяжелых форм хронических заболеваний, при которых невозможно совместное проживание граждан в одной квартире, согласно приложению.
- Настоящий приказ вступает в силу с даты вступления в силу постановления Правительства Российской Федерации о признании утратившим силу постановления Правительства Российской Федерации от 16 июня 2006 г. N 378 «Об утверждении перечня тяжелых форм хронических заболеваний, при которых невозможно совместное проживание граждан в одной квартире» (Собрание законодательства Российской Федерации, 2006, N 25, ст. 2736).
Министр В. Скворцова
Каков порядок признания гражданина недееспособным?
Признание гражданина недееспособным осуществляется в случае, когда он неспособен более руководить своими поступками по причине психического заболевания. Однако надо помнить: само по себе психиатрическое заболевание не даёт основания для того, чтобы лишить гражданина возможности распоряжаться своими действиями. Даже если ему требуются условия стационара, требуется как минимум заключение независимых специалистов.
Признание гражданина недееспособным происходит в судебном порядке.
Для того, чтобы провести лишение гражданина дееспособности, необходимо, чтобы в суд обратился кто-то из заинтересованных лиц. Ими могут быть:
- муж или жена, родители, совершеннолетние дети, пусть даже и проживающие отдельно;
- братья либо сёстры;
- органы опеки, действующие на территории, где проживает гражданин;
- администрация лечебного учреждения или организации для постоянного проживания инвалидов, в котором находится гражданин.
Заинтересованное лицо подаёт в суд заявление, в котором излагает основания, на основании которых просит ограничить гражданина в дееспособности, а также доказательства, подтверждающие изложенную в заявлении позицию.
Подтверждением служит заключение психиатрической экспертизы, медицинские документы, показания свидетелей о действиях и поведении гражданина и т. д.
Порядок подтверждения недееспособности гражданина следующий:
- Суд рассматривает заявление и принимает дело к производству — либо возвращает документы заявителю;
- Если дело принято, судья в заседании рассматривает все доказательства, предъявленные заявителем и другими заинтересованными лицами, заслушивает самого гражданина, назначает судебно-психиатрическую экспертизу. Задача экспертизы — определить, способен ли гражданин понимать свои действия и руководить ими;
- По итогам исследования всех доказательств судья принимает решение о том, будет ли введено лишение дееспособности — или заявителю будет отказано в этом;
- Если заявление удовлетворено, а судебный акт вступил в силу, он направляется в орган опеки. Там происходит назначение гражданину опекуна — то есть представителя, который будет выступать во всех сделках и иных правоотношениях от имени гражданина.
Решение суда, на основании которого происходит признание гражданина недееспособным, а позже назначение опекуна, вступает в силу через месяц. В течение этого времени сам гражданин имеет возможность обжаловать акт и добиться того, что ограничение дееспособности к нему применяться не будет.
Если решение суда вступило в силу, то последствия признания гражданина недееспособным будут следующими:
- Распоряжение имуществом и совершение всех сделок от имени гражданина полностью ложится на опекуна.
- Сам недееспособный гражданин не совершает никаких сделок — но при этом не несёт никакой ответственности за свои действия;
- Для опекуна предусмотрена обязанность выслушивать мнение самого гражданина. Но если патологические изменения в психике недееспособного зашли столь далеко, что он уже не может высказываться, опекуна должны информировать родственники гражданина, предшественники опекуна и другие лица, когда-либо оказывавшие недееспособному услуги. Информация должна содержать сведения про вкусы, предпочтения и другие особенности, касающиеся личности гражданина.
За более подробной информацией вам следует обратиться в отдел медико-социальной помощи ГБУЗ РБ Стерлитамакская психиатрическая больница, расположенный по адресу: г. Стерлитамак, ул. Лесная, д. 18 (одноэтажное здание).
Стандарты санаторно-курортной помощи
Стандарт санаторно-курортной помощи больным с болезнями костно-мышечной системы и соединительной ткани (артропатии, инфекционные артропатии, воспалительные артропатии, артрозы, другие поражения суставов)Стандарт санаторно-курортной помощи больным дерматитом и экземой, папулосквамозными нарушениями, крапивницей, эритемой, другими болезнями кожи и подкожной клетчатки
Стандарт санаторно-курортной помощи больным с болезнями пищевода, желудка и двенадцатиперстной кишки, кишечника
Стандарт санаторно-курортной помощи больным с болезнями костно-мышечной системы и соединительной ткани (дорсопатии, спондилопатии, болезни мягких тканей,остеопатии и хондропатни)
Стандарт санаторно-курортной помощи больным с болезнями печени, желчного пузыря, желчевыводящих путей и поджелудочной железы
Социальные видеоролики по профилактике телефонного мошенничества
Поддержка и повышение качества жизни граждан старшего поколения
- Методические рекомендации «Азбука здоровья»
- Методические рекомендации «Для волонтеров, осуществляющих деятельность в интересах граждан старшего возраста»
- Методические рекомендации «Как избежать падений»
- Методические рекомендации «Как организовать безопасный дом»
- Методические рекомендации «Как правильно питаться»
- Методические рекомендации «Лечение артериальной гипертонии в пожилом возрасте - 40 вопросов и ответов»
- Методические рекомендации «Нотная азбука здоровья для пожилого человека - Семь нот - четыре аккорда»
- Методические рекомендации «Остеопоретический перелом. Риск. Проверьте. Можете ли вы быть в группе риска развития остеопороза и переломов?»
- Методические рекомендации «Питание и здоровье костей в любом возрасте»
- Методические рекомендации «Руководство по физической активности в домашних условиях»
- Методические рекомендации «Тромбозы в пожилом возрасте - Как правильно принимать антикоагулянты?»
- Методические рекомендации «Физическая активность в пожилом возрасте»
- Методические рекомендации «Физические нагрузки для профилактики саркопении у лиц пожилого возраста с сахарным диабетом»
Независимая оценка качества условий оказания услуг медицинскими организациями
Приказ Министерства здравоохранения Российской Федерации от 30.12.2014 г. №956н "Об информации, необходимой для проведения независимой оценки качества оказания услуг медицинскими организациями, и требованиях к содержанию и форме предоставления информации о деятельности медицинских организаций, размещаемой на официальных сайтах Министерства здравоохранения Российской Федерации, органов государственной власти субъектов Российской Федерации, органов местного самоуправления и медицинских организаций в информационно-телекоммуникационной сети "Интернет""
Результаты независимой оценки качества условий оказания услуг организациями социальной сферы
Приказ Министерства здравоохранения Российской Федерации от 31 марта 2016 г. №197 «Об утверждении Порядка рассмотрения результатов независимой оценки качества условий оказания услуг медицинскими организациями»
Приказ Министерства здравоохранения Российской Федерации от 3 марта 2016 г. №136 «Об организации работ по независимой оценке качества условий оказания услуг медицинскими организациями»
Внеочередное оказание медицинской помощи
Порядок реализации установленного законодательством Российской Федерации права на внеочередное оказание медицинской помощи отдельным категориям граждан в медицинских организациях, находящихся на территории Республики Башкортостан
Медицинская помощь отдельным категориям граждан предоставляется в медицинских организациях в соответствии с законодательством Российской Федерации вне очереди.
Медицинские работники, осуществляющие прием больных, информируют о преимущественном праве нижеперечисленных граждан на внеочередной прием и оказание медицинской помощи.
Основанием для оказания медицинской помощи в медицинских организациях вне очереди является документ, подтверждающий принадлежность гражданина к одной из категорий граждан, которым в соответствии с законодательством Российской Федерации предоставлено право на внеочередное оказание медицинской помощи.
Право на внеочередное оказание медицинской помощи имеют следующие категории граждан:
1) Герои Социалистического Труда; Герои Труда Российской Федерации; полные кавалеры ордена Славы; Герои Советского Союза; Герои Российской Федерации; члены семей Героев Советского Союза, Героев Российской Федерации и полных кавалеров ордена Славы; полные кавалеры ордена Трудовой Славы; вдовы (вдовцы) Героев Социалистического Труда, Героев Труда Российской Федерации или полных кавалеров ордена Трудовой Славы, не вступившие в повторный брак (независимо от даты смерти (гибели) Героя Социалистического Труда, Героя Труда Российской Федерации или полного кавалера ордена Трудовой Славы);
2) инвалиды Великой Отечественной войны и инвалиды боевых действий;
3) участники Великой Отечественной войны;
4) ветераны боевых действий;
5) бывшие несовершеннолетние узники концлагерей, гетто и других мест принудительного содержания, созданных фашистами и х союзниками в период Второй мировой войны;
6) лица, работавшие в период Великой Отечественной войны на объектах противовоздушной обороны, местной противовоздушной обороны, строительстве оборонительных сооружений, военно-морских баз, аэродромов и других военных объектов в пределах тыловых границ действующих фронтов, операционных зон действующих флотов, на прифронтовых участках железных и автомобильных дорог;
7) члены семей, погибших (умерших) инвалидов войны, участников Великой Отечественной войны и ветеранов боевых действий;
8)лица, награжденные нагрудным знаком «Почетный донор России»;
9) граждане, подвергшиеся воздействию радиации вследствие радиационных катастроф;
10) граждане, признанные пострадавшими от политических репрессий;
11) реабилитированные лица;
12) дети-сироты и дети, оставшиеся без попечения родителей;
13) инвалиды I и II групп и дети-инвалиды;
14) граждане Российской Федерации, родившиеся в период с 22 июня 1927 года по 3 сентября 1945 года, постоянно проживающие на территории Республики Башкортостан;
15) дети участников специальной военной операции Российской Федерации;
16) женщины со званием «Мать-героиня».
Информация о категориях граждан, имеющих право на внеочередное оказание медицинской помощи, должна быть размещена медицинскими организациями на стендах и в иных общедоступных местах.
При обращении граждан, имеющих право на внеочередное оказание медицинской помощи, в регистратуре медицинской организации осуществляется запись пациента на прием к врачу вне очереди. При необходимости выполнения диагностических исследований и лечебных манипуляций лечащий врач организует их предоставление в первоочередном порядке. Предоставление плановой стационарной медицинской помощи и амбулаторной медицинской помощи в условиях дневных стационаров гражданам, имеющим право на внеочередное оказание медицинской помощи, осуществляется вне основной очередности. Решение о внеочередном оказании медицинской помощи принимает врачебная комиссия медицинского учреждения по представлению лечащего врача или заведующего отделением, о чем делается соответствующая запись в листе ожидания.
Порядок записи на телемедицинскую консультацию
Если врач на приеме записал Вас на следующий прием в формате телемедицинской консультации, данный видеоролик подскажет Вам, как правильно и быстро можно подключиться для связи с врачом. Напоминаем, что для проведения телемедицинской консультации Вам необходимо будет подключиться за 10 мин до ее начало в согласованные с Вами день и час. Обращаем Ваше внимание, что данный формат консультации проводится только в плановом порядке в строго назначенное время.
Инструкция для пациентов по применению телемедицинских консультации «Врач-Пациент»
Налоговый вычет по стоматологическому лечению
Что такое социальный налоговый вычет по расходам на лечение?
Все стоматологические услуги, в том числе имплантация и протезирование зубов, подпадают под действие пункта 3 статьи 219 «Социальные налоговые вычеты» Налогового кодекса РФ.
В соответствии с законодательством (ст. 219 п. 1 пп. 3 Налогового кодекса РФ) налоговый вычет распространяется на:
- своё лечение;
- лечение супруга;
- лечение родителей;
- лечение детей (до 18 лет).
В справке в качестве пациента указывается член семьи, получивший лечение, а в качестве налогоплательщика — тот, кто оплатил лечение и будет получать налоговый вычет.
Перечень медицинских услуг, при оплате которых предоставляется вычет, утверждены Постановлением Правительства РФ от 19.03.2001 № 201.
Правительство РФ разделило все медицинские услуги на два списка. Список №1 – код «1» – лечение не является дорогостоящим. Список №2 – код «2» – дорогостоящее лечение.
В Список №1 входят любые стоматологические услуги: лечение кариеса, удаление зубов, эндодонтическое лечение каналов, лечение десен, профессиональная гигиена, исправление прикуса брекетами и капами и т.п. По этому списку Правительство РФ ограничило сумму налогового вычета стоимостью лечения до 120 000 рублей. Даже если вы потратили на лечение сумму, превышающую 120 тыс. руб., вы не сможете учесть ее при расчете налогового вычета.
В Список №2 входят имплантация зубов, протезирование на зубных имплантатах, костно-пластические и реконструктивные хирургические операции на челюстях. По этому списку верхний потолок налогового вычета не ограничен. Если вы потратили на это сумму большую, чем 120 000 рублей, вы можете претендовать на возврат 13% со всей суммы лечения.
Как оформить налоговый вычет за медицинские услуги?
— Собрать необходимые документы;
— Составить декларацию и заявление с указанием основания на получение возврата уплаченного налога и подать документы в налоговую инспекцию.
Перечень документов для получения вычета:
- Копия договора на оказание медицинских услуг, оформленный на физическое лицо – предоставляет поликлиника;
- справка об оплате медицинских услуг с указанием кода – предоставляет поликлиника;
- копия лицензии — предоставляет поликлиника;
- копии чеков об оплате медицинских услуг;
- декларация по форме 3-НДФЛ;
- справка 2-НДФЛ с работы;
- копия паспорта;
- копии документов о родстве, если вы оплатили лечение своим близким родственникам (родители, дети, супруги);
Если Вы потеряли чеки (один или несколько) за медицинские услуги или они, предположим, выцвели, то право получить вычет у Вас сохраняется. Документом, подтверждающим факт оплаты лечения, будет справка об оказании медицинских услуг.
После подготовки всех документов необходимо подать их в налоговую инспекцию.
Декларация с документами подаются на рассмотрение в территориальное отделение налоговой инспекции, в ИФНС по месту регистрации. Можно лично, по доверенности или же через Личный кабинет налогоплательщика на сайте ИФНС.
3-НДФЛ с документами подаются в любое время в течение года, следующего за отчетным годом, проверяются в течение 3 месяцев. Вычет можно получить по затратам на лечение за прошедшие 3 года.
Сколько раз Вы можете воспользоваться социальным налоговым вычетом на лечение?
Вычет можно получать неограниченное количество раз в течение всей жизни, но не чаще чем 1 раз в год.
Условия пребывания в родильном доме при оказании медицинской помощи
Госпитализация пациентки осуществляется в соответствии с медицинскими показаниями по направлению лечащего врача медицинской организации независимо от формы собственности и ведомственной принадлежности, скорой медицинской помощи, а также при самостоятельном обращении пациентки по экстренным показаниям. В помещениях в зонах действия аудио и видеокамер ведется видеосъемка и аудиозапись. Пациентки могут быть размещены в многоместных палатах. Беременные женщины, роженицы и родильницы обеспечиваются лечебным питанием в соответствии с физиологическими нормами, утвержденными Министерством здравоохранения и социального развития Российской Федерации, в пределах предусмотренных финансовых средств.
ОБЯЗАННОСТИ ПАЦИЕНТА
1.Пациент обязан:
- принимать меры к сохранению и укреплению своего здоровья;
- уважительно относиться к медицинским работникам и другим лицам, участвующим в оказании медицинской помощи;
- представлять лицу, оказывающему медицинскую помощь, известную ему достоверную информацию о состоянии своего здоровья, в том числе о противопоказаниях к применению лекарственных средств, ранее перенесенных и наследственных заболеваниях;
- выполнять медицинские предписания; сотрудничать с врачом на всех этапах оказания медицинской помощи;
- соблюдать правила внутреннего распорядка родильного дома для пациентов и бережно относиться к имуществу.
2.Категорически запрещается:
- самовольно покидать родильный дом,
- распивать алкоголь содержащие напитки;
- курить;
- пользоваться мобильной сотовой связью в родильном блоке и в отделении реанимации;
- громко разговаривать по телефону;
- слушать громкую музыку;
- приносить с собой электрические приборы (чайники ,фены ,утюги, персональные компьютеры и т.д.).
ПРИ НАРУШЕНИИ БОЛЬНИЧНОГО РЕЖИМА, ПАЦИЕНТ ВЫПИСЫВАЕТСЯ С УКАЗАНИЕМ В ЛИСТКЕ НЕТРУДОСПОСОБНОСТИ О НАРУШЕНИИ РЕЖИМА!
Что нужно брать с собой в роддом - памятка для поступающих
Памятка
1. - Паспорт.
- Заполненная обменная карта (паспорт беременной) с результатами необходимых анализов. Выдается в женской консультации.
- Страховой полис ОМС.
- Направление в роддом (если поступаете в роддом в плановом порядке).
- Страховое пенсионное свидетельство (СНИЛС).
2. Компрессионный трикотаж (чулки, класс компрессии 2).
3. Гигиенические принадлежности: зубная паста, зубная щетка, средства для умывания.
4. Посуда: тарелка, ложка, кружка.
5. Одежда и обувь: тапочки не тканевые и не шерстяные (чтобы можно было обработать антисептическим раствором), носочки (не шерстяные), нижнее белье, включая бюстгальтер для кормления, одноразовые прокладки для груди, прокладки послеродовые, послеродовый бандаж (по желанию), компрессионный трикотаж (эластичные чулки или бинты).
6. Для ребенка:
- детские фабричные памперсы;
- несколько распашонок или боди;
- ползунки и носочки;
- тонкие рукавички, чтобы малыш себя не поцарапал.
Вещи для ребенка приготовить и попросить родных привезти после родов.
7. Важно: снять и оставить дома ювелирные украшения (чтобы не потерять в роддоме), а также необходимо отсутствие длинных ногтей во избежание травмирования вашего малыша.
Порядок оформления документов о рождении
В соответствии с п. 6 Порядка выдачи документа о рождении «Медицинское свидетельство о рождении», утвержденным приказом Минздрава России от 13.10.2021 № 987н, Медицинское свидетельство о рождении (далее МСР) оформляется медицинской организацией на бумажном носителе или с согласия получателя формируется в форме электронного документа.
При оформлении МСР в форме электронного документа, заявление в ЗАГС для оформления рождения ребенка подается на портале Госуслуг.
Для оформления и получения медицинского свидетельства о рождении в форме электронного документа, необходимы:
- документ удостоверяющий личность – паспорт матери;
- страховой номер индивидуального лицевого счета (СНИЛС) матери;
- письменное согласие матери;
- доступ в личный кабинет на портале Госуслуг (оба родителя);
Правила подготовки к стоматологическому приему
Правила подготовки к стоматологическому приему.
1. Обязательно почистите зубы пастой, очистите промежутки между зубами зубной нитью, прополощите полость рта водой или ополаскивателем;
2. Исключите за 3 дня до посещения врача алкогольные напитки. Алкоголь может содержаться в крови после употребления в течение 4 – х суток и значительно снижать воздействие обезболивающих препаратов;
3. Перед походом к зубному врачу обязательно поешьте, так как в процессе воздействия медикаментозных препаратов на голодный желудок вы можете упасть в обморок. К тому же после большинства стоматологических процедур не рекомендуется употребление пищи в течение некоторого времени;
4. Непосредственно в начале приема сообщите врачу о личной непереносимости лекарственных препаратов, наличии аллергических реакций на них, об общих заболеваниях которыми вы болели ранее, о беременности и кормлении грудью. Также сообщите врачу о принимаемых вами препаратах, чтобы стоматолог корректно выбрал медикаменты, совместимые с этими лекарствами.
В каких случаях визит к стоматологу рекомендуется отменить:
1. Если вы имеете вирусное или бактериальное заболевание дыхательных путей, то визит следует отложить. Даже обычный насморк не позволяет идти на прием к зубному врачу. Из – за заложенности носа дыхание осуществляется через рот, снабжение организма кислородом ухудшается, слюноотделение увеличивается, что влияет на качество проводимых процедур, например, пломбирование зубов;
2. Женскому полу не рекомендуется посещать стоматолога в период критических дней. В это время значительно усиливается чувствительность, ухудшается свертываемость крови, увеличивается риск возникновения осложнений после лечения;
3. Не рекомендуется проходить лечение у зубного врача, если вы заметили у себя признаки герпетического стоматита (герпеса);
4. Отложите прием к зубному врачу в период обострения хронических заболеваний.
Соблюдение этих элементарных правил поможет вашему стоматологу правильно и результативно провести лечение, а вам комфортно и безопасно чувствовать себя на приеме.
Напоминаем, что профилактический осмотр врача стоматолога рекомендуется проходить 2 раза в год, даже если Вас ничего не беспокоит.
Многие стоматологические заболевания на начальных стадиях трудно обнаружить без профессионального осмотра врача.
Правила подготовки к детскому стоматологическому приему
При подготовке визита ребенка к стоматологу постарайтесь забыть о ваших личных страхах и неприятном опыте посещения зубных врачей. Дети очень чувствительны и легко замечают нервозность родителей, которая быстро передается и им самим. Не бойтесь сами и велика вероятность, что этого не будет бояться и ваш ребенок!
По возможности договоритесь с детским стоматологом о визите заранее. Обсудите с ним то, как будет проходить этот визит, чтобы в свою очередь подготовить к нему вашего ребенка.
Попробуйте морально подготовить ребенка к посещению – поиграйте с ним в зубного доктора, посчитайте зубки, посмотрите на них в зеркало.
Никогда и ни при каких обстоятельствах не пугайте ребенка детским стоматологом! Особенно часто это происходит, когда родителям хочется отвадить ребенка от вредной для зубов сладкой пищи.
Постарайтесь совместить визит к стоматологу с другими вашими будничными делами, чтобы не переводить его в разряд экстраординарных. Тем самым вы очень поможете ребенку в будущем.
Перед приемом стоматолога не стоит смотреть мультфильмы, агрессивно влияющие на поведение ребенка, не играть в компьютерные, необходимо раньше уложить ребенка ко сну.
Не нужно обещать ребенку дорогих подарков за визит к стоматологу. Это тоже переводит данное событие в разряд исключительных, к тому же дает отличный повод ребенку манипулировать вами.
Следите за тем, что может ребенок услышать от вас и вашего окружения о зубах, стоматологе, да и вообще о врачах. Дети часто слышат больше, чем нам бы того хотелось. Фраза, сказанная нечаянно и сгоряча может поразить воображение ребенка сильнее, ваши настойчивые убеждения в том, что все будет хорошо.
Главное в данной ситуации помнить, что каким бы неприятным ни был ваш личный опыт общения со стоматологом в прошлом, это не должно повлиять на вашего ребенка. Современная стоматология шагнула далеко вперед по сравнению с еще относительно недавним прошлым, и лечение зубов сегодня стало намного более безболезненным, быстрым и эффективным!
Памятки для пациентов
Памятка пациенту страдающему эпилепсиейПорядок прохождения медицинского освидетельствования на получение справки на оружие
Единое окно (13 районных и городских больниц)
Два окна - два города (18 районных и городских больниц)
Листовка о вреде курения
Листовка о вреде курения
Листовка о вреде курения
Листовка о вреде курения
Рекомендации о ВИЧ-СПИДе в сфере труда
Декларация национального согласия сторон социального партнерства во вопросам ВИЧ-СПИД в сфере труда
Свод практических правил МОТ по вопросу "ВИЧ/СПИД и сфера труда"
Бешенство - памятка для населения
Бешенство: будьте бдительны - памятка для населения
Профилактика гриппа и орви
Информация о недопустимости отказа в получении медицинской помощи лицам без определенного места жительства





